Akupunktura



Akupunktura przynosi wiele korzyści. Jej działanie opisuje się jako udrażnianie meridianów, regulację przepływu energii i krwi, wzmacnianie organizmu oraz usuwanie szkodliwych czynników.
Pomaga także łagodzić ból i uspokajać umysł. Uważa się, że wzmacnia układ odpornościowy, poprawia funkcjonowanie narządów wewnętrznych i stymuluje krążenie krwi, co przyczynia się do profilaktyki i leczenia różnych schorzeń.
Akupunktura znajduje szerokie zastosowanie w leczeniu wielu dolegliwości, obejmując m.in. schorzenia internistyczne i ginekologiczne.
Światowa Organizacja Zdrowia (WHO) potwierdziła skuteczność akupunktury w leczeniu 64 chorób, w tym migreny, powikłań po udarze, alergicznego nieżytu nosa, zapalenia stawów, rwy kulszowej, nadciśnienia, bólu żołądka, bezsenności, depresji, bolesnych miesiączek, nieregularnego cyklu menstruacyjnego, zespołu klimakterycznego, niepłodności, a także
w terapii uzależnień od nikotyny i alkoholu.
Badania te dodatkowo potwierdzają znaczenie akupunktury jako tradycyjnej metody leczenia także w nowoczesnej medycynie.
Wybierz akupunkturę, wybierz zdrowie!
Niech terapia akupunkturą pomoże Ci przywrócić równowagę ciała i umysłu oraz cieszyć się lepszym życiem!
Odczucie Podczas Akupunktury 針感

Odczucie podczas akupunktury, zwane także „de qi” (uzyskaniem energii), to różnorodne odczucia pojawiające się u pacjenta po wkłuciu igły w punkty akupunkturowe w trakcie terapii akupunkturą. Należą do nich: uczucie bólu, drętwienia, rozpierania, ciężkości, ciepła, uczucie pełzania mrówek, promieniowania czy wrażenie porażenia prądem. Obejmują również odczucia wyczuwane przez osobę wykonującą zabieg, takie jak uczucie oporu, sztywności, tarcia czy zatrzymania.
Uczucia te uznaje się za odpowiedź energii „qi” i stanowią ważny wskaźnik skuteczności leczenia akupunkturą. Zazwyczaj tępy ból jest korzystny dla terapii, natomiast przeszywający ból może być szkodliwy. Ruchy mięśni w okolicy wkłucia również mogą być uznane za odczucie igły.
Siła odczucia zależy od aktualnego stanu organizmu pacjenta i powinna być oceniana na podstawie subiektywnych odczuć pacjenta, a także dostosowana według diagnostyki medycyny chińskiej.
1. Główne rodzaje odczuć podczas akupunktury (tzw. "deqi")
• Ból tępy (Aching –酸)
Uczucie tępego bólu lub rozpierania w miejscu wkłucia lub w jego pobliżu; to najczęstszy typ odczuć.
• Drętwienie / mrowienie (Numbness –麻)
Wrażenie drętwienia w miejscu wkłucia lub w jego pobliżu, podobne do uczucia po uderzeniu w nerw łokciowy.
• Rozpieranie (Distension –脹)
Uczucie obrzęku lub rozpierania w miejscu wkłucia, czasem towarzyszy uczucie rozciągania.
• Ból (Pain –痛)
Odczuwalny ból w miejscu wkłucia, zwykle tolerowany, zmniejszający się podczas terapii.
• Ciężkość (Heaviness –重)
Uczucie ciężkości lub ucisku w miejscu wkłucia lub wokół niego.


• Ciepło (Warmth/Heat –熱)
Wrażenie ciepła, jakby nasłonecznienia lub miejscowego ogrzania.
• Pełzanie mrówek (Ant-crawling sensation –蟻行感)
Uczucie, jakby małe owady pełzały w miejscu wkłucia lub wokół niego.
• Porażenie prądem (Electric shock-like sensation –觸電感)
Krótkotrwałe, intensywne uczucie podobne do rażenia prądem.
• Promieniowanie (Radiation –放射感)
Rozchodzenie się odczucia od punktu wkłucia do innych obszarów, np. z ramienia do palców.
• Rozprzestrzenianie (Diffusion –擴散)
Rozszerzające się odczucie z punktu na całą okolicę.
2. Znaczenie odczuć podczas akupunkury ("deqi")
• Uzyskanie energii („De Qi” - 得氣)
Odczucia igły uznawane są za objaw „uzyskania energii”, co jest kluczowym wskaźnikiem skuteczności akupunktury.
• Przewodzenie przez meridiany (經絡感傳)
Odczucia mogą się przemieszczać wzdłuż meridianów (kanałów energetycznych), co nazywa się „przewodzeniem meridianowym” i stanowi podstawę działania akupunktury.
• Dotarcie energii do miejsca choroby (氣至病所)
Kiedy odczucie igły dociera do miejsca chorobowego, uważa się to za ważny czynnik skuteczności leczenia.
• Reakcje autonomiczne(自主反應)
Odczucia igły mogą wywoływać różnorodne reakcje autonomiczne organizmu, takie jak zmiany sygnałów tlenu w mózgu czy fale mózgowe, które są związane z efektem terapeutycznym.
3. Uwagi dotyczące odczuć podczas akupunktury ("deqi")
-
Odczucia igły różnią się w zależności od osoby, punktu akupunkturowego, konstytucji pacjenta oraz rodzaju choroby.
-
Mocne odczucia nie zawsze są lepsze – zbyt silne mogą prowadzić do niepożądanych reakcji, np. omdlenia po wkłuciu.
-
Terapia akupunkturą powinna być przeprowadzana przez wykwalifikowanego specjalistę w certyfikowanej placówce medycznej, aby zapewnić bezpieczeństwo i skuteczność leczenia.

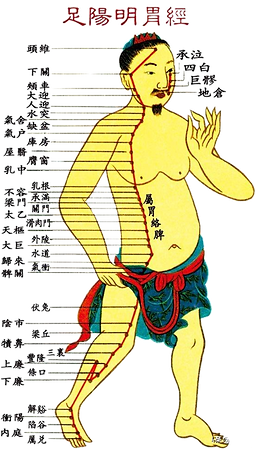
Jak odnaleźć punkty akupunkturowe ?
如何找到穴位?
-
Aby stosować punkty akupunkturowe, najpierw trzeba je zlokalizować. Jak to zrobić?
-
Zgodnie z doświadczeniem dawnych lekarzy, w praktyce klinicznej najczęściej stosuje się trzy metody lokalizacji punktów: metodę „cun” palcowego (指寸法), metodę miar kostnych (骨度法) oraz metodę szybkiej lokalizacji według cech powierzchni ciała (体表特征速取法).
I. Metoda „cun” palcowego (指寸法)
-
Metoda „cun” palcowego polega na wykorzystaniu szerokości palców pacjenta jako jednostki miary przy wyznaczaniu lokalizacji punktów akupunkturowych (腧穴). Rozwój poszczególnych części ciała człowieka jest wzajemnie powiązany i zachodzi w proporcjach: osoby o dużym wzroście mają dłuższe kończyny i dłuższe palce; osoby niskie – krótsze ręce i krótsze palce; dzieci – krótkie kończyny oraz odpowiednio krótkie palce.

-
Użycie długości lub szerokości określonego członu palca jako „linijki” eliminuje różnice w długości ciała między osobami o różnym wzroście, które mogłyby wpływać na niejednolite wyznaczanie punktów. Ponieważ jednostka miary pochodzi z własnych palców pacjenta, określa się ją jako „cun równy ciału” (同身寸法).
Palce wykorzystywane w tej metodzie oraz ich odcinki mogą być różne.
Wyróżnia się następujące rodzaje:
-
„Cun” kciuka (拇指同身寸)
Za 1 cun przyjmuje się szerokość stawu międzypaliczkowego kciuka pacjenta.

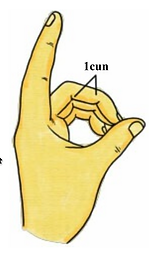
-
„Cun” palca środkowego (中指同身寸)
Za 1 cun przyjmuje się odległość pomiędzy brzegami fałdów skórnych na promieniowej stronie środkowego paliczka palca środkowego.
-
„Cun” czterech palców – metoda „jednego fu” (横指同身寸 / 一夫法)
Pacjent zbliża do siebie cztery palce (II–V), orientując się na poprzeczny fałd paliczka środkowego palca środkowego. Szerokość czterech palców odpowiada 3 cun.
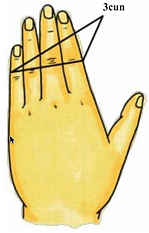
Przy praktycznym wyznaczaniu punktów lekarz powinien opierać się na metodzie miar kostnych (骨度折量定位法), a następnie odnosić wymiary do palców pacjenta, uzupełniając lokalizację o proste znaki orientacyjne wynikające z ruchomości struktur anatomicznych. Dzięki temu możliwe jest precyzyjne ustalenie standardowej lokalizacji punktów meridianów (经穴).
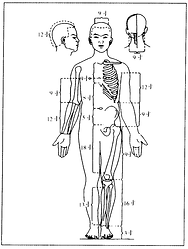
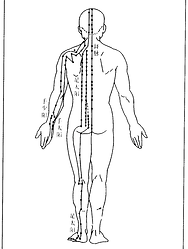
II. Metoda miar kostnych (骨度法)
-
Metoda ta wykorzystuje punkty kostne i połączenia stawowe jako anatomiczne punkty orientacyjne. Poszczególnym obszarom ciała przypisuje się określoną długość lub szerokość, a następnie dzieli się je na równe odcinki w celu dokładnej lokalizacji punktów.
-
Metoda miar kostnych opiera się na podziale proporcjonalnym, dlatego jest odpowiednia dla wszystkich — niezależnie od płci, wieku, wzrostu czy budowy ciała.
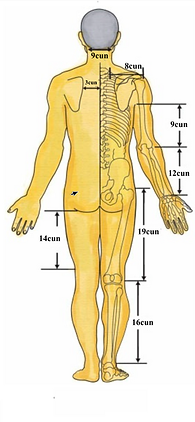
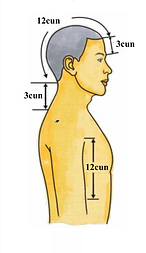
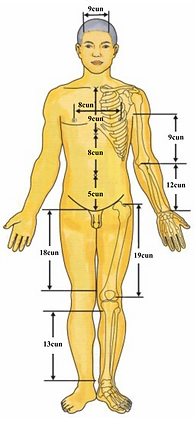
Tabela miar kostnych
骨度折量寸表
Miejsce | Punkt początkowy → punkt końcowy | Liczba cun | Metoda pomiaru | Uwagi |
|---|---|---|---|---|
Głowa i twarz | Środek przedniej linii włosów → środek tylnej linii włosów | 12 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów na głowie |
Między brwiami (印堂) → środek przedniej linii włosów | 3 | cun pionowy (直寸) | — | |
Pod wyrostkiem kolczystym VII kręgu szyjnego (大椎, C7) → środek tylnej linii włosów | 3 | cun pionowy (直寸) | Służy do określania pionowych odległości, gdy granice przedniej i tylnej linii włosów są niejasne | |
Między brwiami (印堂) → środek tylnej linii włosów → pod wyrostkiem kolczystym VII kręgu szyjnego (大椎) | 18 | cun pionowy (直寸) | — | |
Między kątami czoła (头维) | 9 | cun poziomy (横寸) | Służy do określania poziomych odległości punktów w przedniej części głowy | |
Między dwiema wyrostkami sutkowymi (procesus mastoideus) | 9 | cun poziomy (横寸) | Służy do określania poziomych odległości punktów w tylnej części głowy | |
Klatka piersiowa / brzuch / okolica żebrowa | Wcięcie szyjne mostka (胸骨上窝) → środek połączenia trzonu i wyrostka mieczykowatego mostka (胸剑联合中点) | 9 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów meridianu Ren (任脉) na klatce piersiowej |
Środek połączenia mostka → środek pępka (脐中) | 8 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów w górnej części brzucha | |
Środek pępka (脐中) → górny brzeg spojenia łonowego (耻骨联合上缘) | 5 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów w dolnej części brzucha | |
Odległość między obiema brodawkami sutkowymi (两乳头之间) | 8 | cun poziomy (横寸) | Służy do określania poziomych odległości punktów klatki piersiowej i brzucha | |
Szczyt dołu pachowego (腋窝顶点) → wolny koniec XI żebra (第11肋游离端) | 12 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów na żebrach i boku brzucha | |
Plecy i odcinek lędźwiowy | Przyśrodkowy brzeg łopatki (肩胛骨内缘) → linia pośrodkowa tylna (后正中线) | 3 | cun poziomy (横寸) | Służy do określania poziomych odległości punktów na plecach i w odcinku lędźwiowym |
Boczny brzeg akromionu (肩峰外缘) → linia pośrodkowa tylna | 8 | cun poziomy (横寸) | Służy do określania poziomych odległości punktów barku i górnych pleców | |
Kończyna górna | Górne krawędzie fałdów pachowych przednie/tylne (腋前后纹头) → poprzeczna bruzda łokcia (肘横纹, na wysokości łokciowego wyrostka łokciowego) | 9 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów w obrębie ramienia |
Poprzeczna bruzda łokcia (肘横纹, poziomo przez łokieć) → poprzeczna bruzda nadgarstka (腕掌/背侧横纹) | 12 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów na przedramieniu | |
Kończyna dolna | Górny brzeg spojenia łonowego (耻骨联合上缘) → górny brzeg kłykcia przyśrodkowego kości udowej (股骨内上髁上缘) | 18 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów meridianów yin trzech kończyny dolnej (足三阴经) po stronie przyśrodkowej uda |
Obszar poniżej kłykcia przyśrodkowego piszczeli (胫骨内侧髁下方) → szczyt kostki przyśrodkowej (内踝尖) | 13 | cun pionowy (直寸) | — | |
Krętarz większy kości udowej (股骨大转子) → poprzeczna bruzda podkolanowa (腘横纹) | 19 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów na zewnętrzno-tylnej części uda dla meridianów Yang kończyny dolnej (足三阳经)。 (註:odległość od bruzdy pośladkowej do fałdu podkolanowego odpowiada oko�ło 14 cun) | |
Fałd podkolanowy (腘横纹) → szczyt kostki bocznej (外踝尖) | 16 | cun pionowy (直寸) | Służy do określania pionowych odległości punktów na zewnętrzno-tylnej części podudzia dla meridianów Yang kończyny dolnej (足三阳经) |
III. Metoda szybkiej lokalizacji punktów na podstawie cech powierzchni ciała (体表特征速取法)
I. Stałe punkty orientacyjne (固定标志)
-
Stałe punkty orientacyjne odnoszą się do wykorzystania elementów takich jak: oczy, nos, usta, włosy, paznokcie, brodawki sutkowe, pępek, a także wypukłości i zagłębienia stawów oraz uwypuklenia mięśni jako odniesień do lokalizacji punktów akupunkturowych.
-
Metoda szybkiej lokalizacji punktów na podstawie cech powierzchni ciała polega na wykorzystaniu stałych oraz ruchomych punktów orientacyjnych.

-
Czubek nosa służy do lokalizacji punktu Sujiao (素膠).
-
Głowa brwi wyznacza punkt Cuanzhu (攢竹).
-
Środek między obiema brwiami wskazuje punkt Yintang (印堂).
-
Punkt Tianshu (天枢) lokalizuje się 2 cuny bocznie od pępka.
-
Miejsce przyczepu mięśnia naramiennego wyznacza punkt Binao (臂臑).
-
Przednio-dolna część głowy strzałki służy do wyznaczenia punktu Yanglingquan (阳陵泉).
-
Położenie pośrodku linii łączącej brodawki sutkowe wskazuje punkt Tanzhong (膻中).
-
Przy pochyleniu głowy uwidacznia się najbardziej wystający wyrostek kolczysty siódmego kręgu szyjnego; poniżej niego lokalizuje się punkt Dazhui (大椎).
II. Ruchome punkty orientacyjne (活动标志)
-
Ruchome punkty orientacyjne odnoszą się do wykorzystania struktur takich jak stawy, mięśnie i skóra oraz pojawiających się podczas ruchu szczelin, zagłębień i fałdów jako punktów odniesienia do lokalizacji punktów akupunkturowych.
1. Podczas lokalizacji punktu Jianyu (肩髃) należy odwie�źć ramię do poziomu; w zagłębieniu pomiędzy wyrostkiem barkowym a guzowatością kości ramiennej pojawiają się dwa dołki — przedni, mniejszy dołek odpowiada temu punktowi.
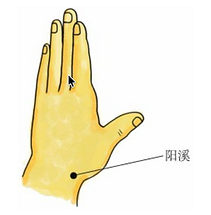
2. Punkt Yangxi (阳溪) lokalizuje się przy uniesieniu kciuka — w zagłębieniu pomiędzy ścięgnami prostownika długiego i krótkiego kciuka.
3. Punkt Yanglao (养老) wyznacza się w pozycji siedzącej, przy zgiętym łokciu i dłoni skierowanej ku klatce piersiowej — w szczelinie kostnej po stronie promieniowej wyrostka rylcowatego kości łokciowej.
4. Punkt Tinggong (听宫) znajduje się pomiędzy skrawkiem ucha a stawem skroniowo-żuchwowym — w zagłębieniu widocznym przy lekko otwartych ustach.

5. Punkt Quchi (曲池) znajduje się w zgięciu łokcia — w zagłębieniu na zewnętrznym końcu fałdu łokciowego podczas zgięcia.
6. Po złączeniu kciuka i palca wskazującego, w miejscu największego uwypuklenia mięśnia pomiędzy nimi lokalizuje się punkt Hegu (合谷).
7. Przy swobodnym opuszczeniu obu rąk, końcówka środkowego palca wskazuje lokalizację punktu Fengshi (风市).
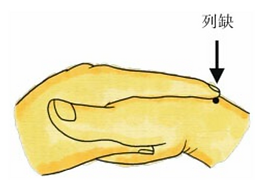
8. Przy naturalnym skrzyżowaniu dłoni na wysokości „tygrysiego pyska” (虎口, przestrzeń między kciukiem a palcem wskazującym), miejsce, do którego sięga koniec palca wskazującego, wyznacza punkt Lieque (列缺).
9. Przy półzgiętej pięści, miejsce wskazywane przez koniec środkowego palca wyznacza punkt Laogong (劳宫).
10. Przy opuszczonym barku i zgiętym łokciu punkt Zhangmen (章门) znajduje się na wysokości wierzchołka łokcia.
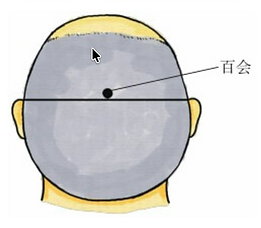
11. Środek linii łączącej oba czubki uszu wyznacza punkt Baihui (百会).
12. Podczas wykonywania techniki przezskórnego nakłucia punktu Yanglingquan (阳陵泉) do punktu Yinlingquan (阴陵泉) należy zgiąć kolano pod kątem prostym.
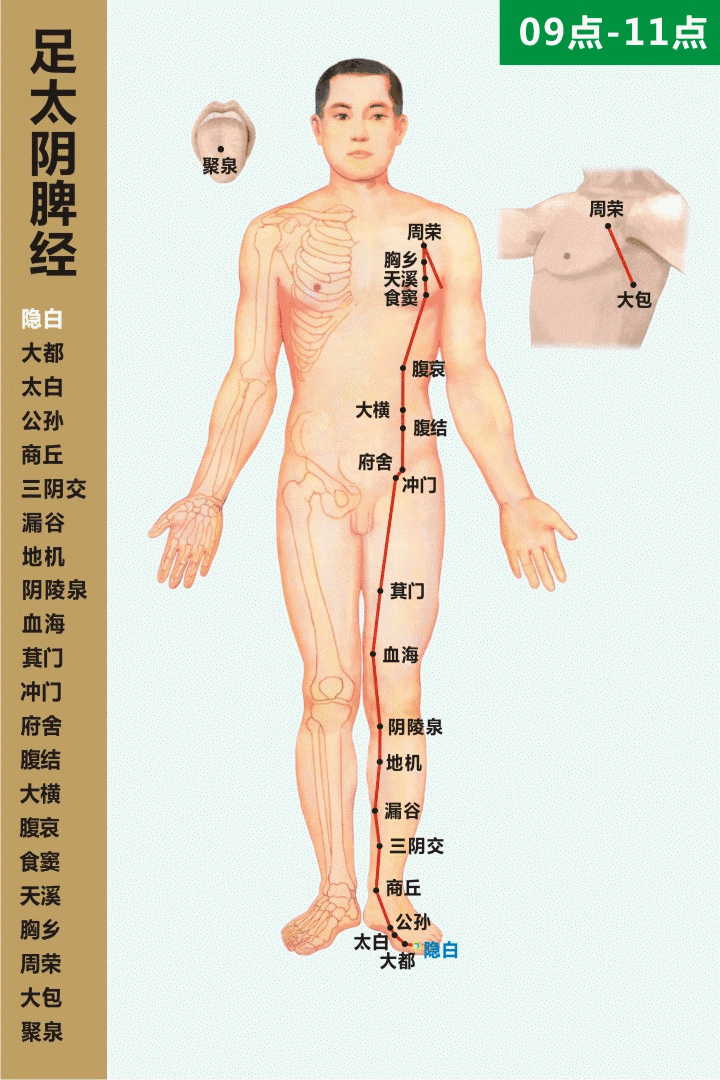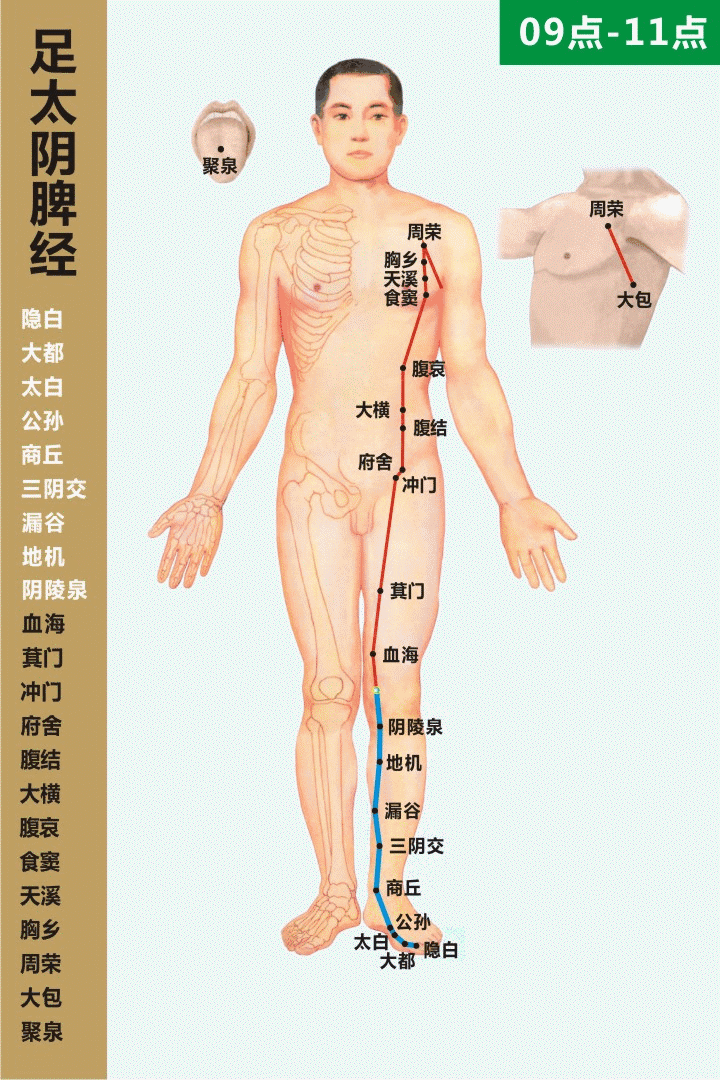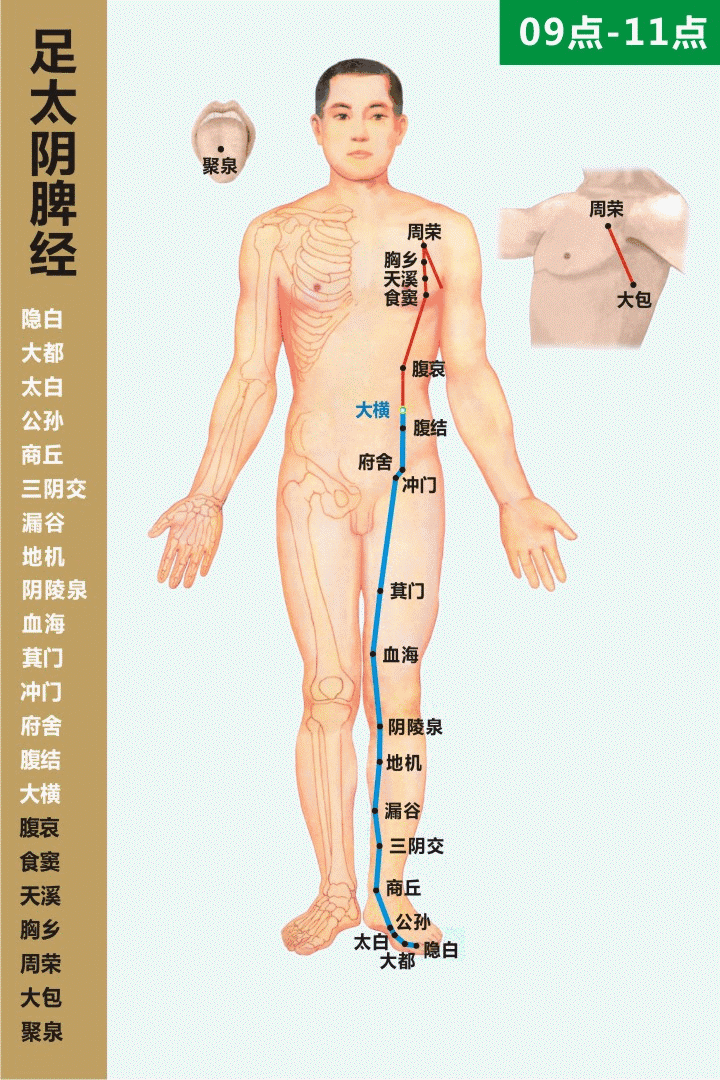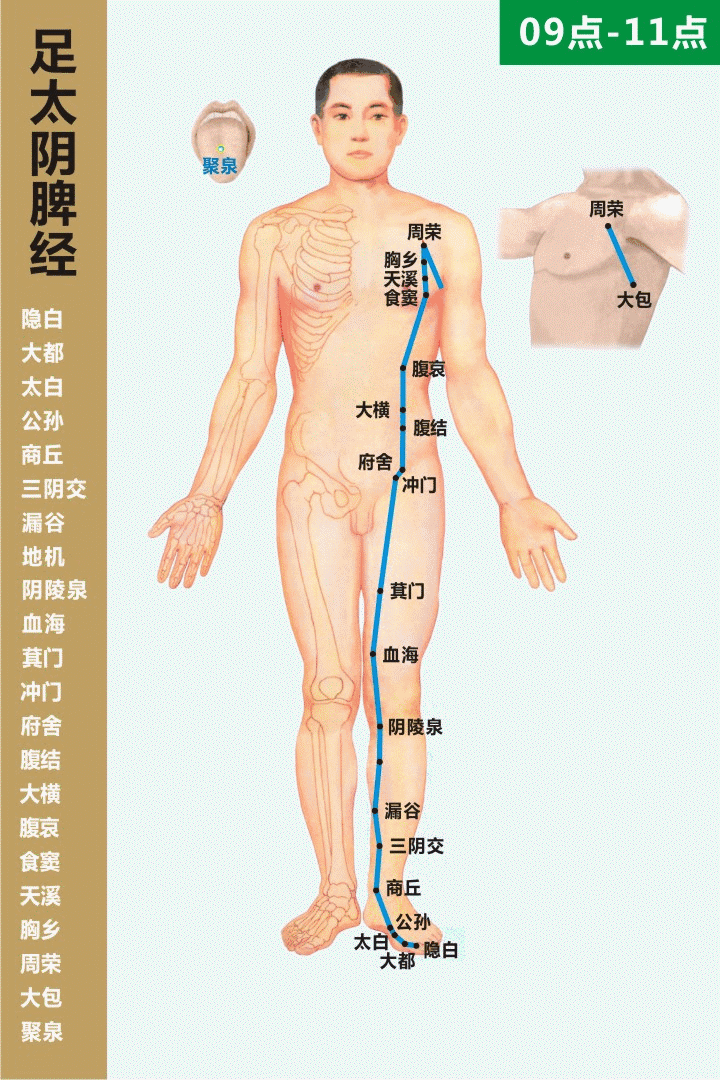
Wielka kolateralna śledziony · punkt Dàbāo (SP21)
脾之大絡 · 大包穴
I. Zarys ogólny
概述
Punkt Dàbāo jest miejscem wyjścia wielkiej kolateralnej (大络 dà luò) śledziony i stanowi jedyny element w systemie dwunastu meridianów, który w sposób jednoznaczny sprawuje nadrzędną kontrolę nad wszystkimi naczyniami kolateralnymi organizmu.
W podręczniku Zhongyi Zhenjiu Xue (《中医针灸学》, wydanie piąte) opisany jest kluczowym sformułowaniem: „naczynia kolateralne mają strukturę sieci, oplatającej całe ciało” (络脉象网罗样,绕络全身), co bezpośrednio ustanawia centralną rolę punktu Dàbāo w leczeniu bólu uogólnionego, chorób kolaterali (络病 luò bìng), zastoju krwi (血瘀 xuè yū) oraz dysharmonii qi i krwi.
W odróżnieniu od większości punktów akupunkturowych, które oddziałują głównie lokalnie lub w obrębie jednego meridianu, Dàbāo posiada kliniczną właściwość regulacji kolaterali w skali całego organizmu, przekraczając granice meridianów i regionów anatomicznych, z wyraźnym rozróżnieniem niedoboru i nadmiaru oraz odpowiednim doborem technik tonizacji lub sedacji, co w teorii i praktyce klinicznej spotykane jest niezwykle rzadko.

II. Przynależność meridianowa i lokalizacja anatomiczna
經脈歸屬與解剖定位

• Przynależność meridianowa: wielka kolateralna meridianu śledziony Taiyin stopy (足太阴脾经之大络)
• Nazwa punktu: Dàbāo (SP21)
• Lokalizacja: na bocznej ścianie klatki piersiowej, trzy cuny poniżej punktu Yuānyè (淵腋), w przybliżeniu w okolicy szóstej przestrzeni międzyżebrowej, na linii środkowej pachowej lub w jej przednio-tylnej strefie przejściowej.
• Warstwowa anatomia: skóra — tkanka podskórna — mięśnie międzyżebrowe; obszar bogaty w struktury nerwowo-naczyniowe, ściśle powiązany z siecią naczyń i węzłów chłonnych klatki piersiowej.
Wskazówka lokalizacyjna (kliniczna): pacjent w pozycji stojącej lub siedzącej, z uniesioną kończyną górną; od punktu Yuānyè mierzy się trzy cuny ku dołowi, gdzie często wyczuwalna jest bolesność uciskowa lub napięta struktura przypominająca pasmo — typowy punkt reaktywny Dàbāo.
III. Znaczenie nazwy i treść teoretyczna
穴名釋義與理論內涵
• „Dà” (大): nie oznacza jedynie wielkości fizycznej, lecz szeroki zakres oddziaływania i nadrzędność.
• „Bāo” (包): obejmować, oplatać, integrować i kontrolować.

Łącznie nazwa „Dàbāo” wskazuje na wielką kolateralną, która obejmuje całe ciało. Już sama nazwa ujawnia jego funkcję fizjologiczną: opierając się na śledzionie jako podstawie, integruje kolaterale całego organizmu, podtrzymując prawidłowy przepływ qi i krwi oraz odżywianie mięśni, kości i stawów.
IV. Funkcje fizjologiczne
生理功能
1、Integracja kolaterali całego ciała
Śledziona odpowiada za transformację i transport oraz kontrolę krwi; jej wielka kolateralna rozchodzi się ku klatce piersiowej i łączy się z całym organizmem, tworząc sieciowy system naczyń kolateralnych, którego węzłem centralnym jest Dàbāo.
2、Regulacja krążenia qi i krwi

Przy prawidłowej sile qi śledziony krew krąży swobodnie w kolateralach; niedobór qi lub zastój kolaterali prowadzą do zaburzeń funkcji qi i krwi, objawiających się bólem uogólnionym lub niedożywieniem struktur kostno-stawowych.
3、Utrzymanie odżywienia i stabilności mięśni, kości i stawów
Śledziona odpowiada za mięśnie i cztery kończyny; brak odżywienia kolaterali prowadzi do wiotkości stawów, osłabienia i nietolerancji obciążenia.
V. Ogólny mechanizm chorobowy: choroby kolaterali jako rdzeń
病機總綱:絡病為核心
Patologie leczone przez Dàbāo nie dotyczą pojedynczego meridianu, lecz istoty chorób kolaterali (络病):
• Zastój qi i krwi → niedrożność kolaterali → ból
• Niedobór qi i krwi → brak odżywienia kolaterali → wiotkość, osłabienie, bolesność
Dlatego kliniczna wartość punktu Dàbāo polega na tym, że w przypadku bólu i zaburzeń funkcjonalnych o charakterze uogólnionym, niesprowadzalnych do jednego stawu lub jednego meridianu, należy w pierwszej kolejności rozważyć ten punkt.

VI. Różnicowanie niedoboru i nadmiaru
虛實分證
(1) Zespół nadmiaru 實證
Klucz kliniczny 臨床要點:
„nadmiar — ból całego ciała (lub ból uogólniony)”.
Objawy kliniczne 臨床表現:
• rozległy obszar bólu, wędrujący lub stały
• niechęć do ucisku lub nasilony ból przy ucisku
• często towarzyszy uczucie rozpierania i kłucia w klatce piersiowej i podżebrzu
• typowe dla: zastoju krwi, stagnacji qi, zespołów bi (痹阻), pozostałości urazowych z zablokowaniem kolaterali
Mechanizm 病機:
• zastój kolaterali, brak swobodnego przepływu qi i krwi
Zasada leczenia 治則:
• udrażnianie kolaterali i znoszenie bólu, ożywianie krwi i regulacja qi
Technika nakłucia 刺法要點:
• przewaga metody sedacji (瀉法 xiè fǎ)
• wyraźne rotacje oraz ruchy podnoszenia i opuszczania igły
• brak pozostawiania igły lub krótkie jej utrzymanie
• częste łączenie z lokalnymi punktami A-shi (阿是穴) lub kluczowymi punktami aktywizującymi krew
(2) Zespół niedoboru 虛證
Klucz kliniczny 臨床要點:
„w niedoborze — wiotkość i osłabienie stawów całego ciała”.
Objawy kliniczne 臨床表現:
• ból tępy, dominujące uczucie osłabienia i rozbicia
• ulga po ucisku, nasilenie po wysiłku
• towarzyszą zmęczenie, duszność wysiłkowa, samoistne poty
• częste u pacjentów przewlekle chorych, w podeszłym wieku lub po ciężkich chorobach
Mechanizm 病機:
• niedobór qi śledziony, brak nawilżenia i odżywienia kolaterali
Zasada leczenia 治則:
• tonizacja qi śledziony, odżywienie krwi i wypełnienie kolaterali
Technika nakłucia 刺法要點:
• przewaga metody tonizacji (補法 bǔ fǎ)
• delikatne manipulacje, pozostawienie igły
• możliwość zastosowania moksoterapii lub igły ogrzewanej (溫針 wēn zhēn)
VII. Zakres wskazań
主治範圍
1、Ból i zespoły bi 疼痛與痹證
• uogólniony ból stawów
• zapalenia wielostawowe, bóle o charakterze reumatoidalnym
• bóle wędrujące i nawracające
• przewlekłe zespoły bi z zajęciem kolaterali
2、Zaburzenia funkcjonalne 功能性障礙
• wiotkość i osłabienie stawów
• uogólniona słabość mięśni, łatwa męczliwość
• przewlekły spadek wydolności fizycznej (typ „brak odżywienia kolaterali”)
3、Klatka piersiowa i patologie kolaterali 胸脅與絡病相關
• ból i uczucie rozpierania w klatce piersiowej i podżebrzu
• przewlekły ból klatki piersiowej po urazach
• stany depresyjne emocjonalne z towarzyszącą uogólnioną bolesnością
VIII. Koncepcja doboru punktów (Dàbāo jako oś)
配穴思路(以大包為核心)
Zasada:
jeden punkt główny, punkty pomocnicze; najpierw różnicowanie niedoboru i nadmiaru, następnie dobór kombinacji.
• Nadmiar z przewagą zastoju krwi:
Dàbāo + punkty aktywizujące krew i udrażniające kolaterale
• Niedobór z przewagą niedoboru qi:
Dàbāo + punkty tonizujące qi i wzmacniające śledzionę
• Choroby przewlekłe wnikające do kolaterali:
Dàbāo jako węzeł centralny, wspomagany lokalnymi punktami A-shi
Uwaga:
sam Dàbāo posiada właściwość „nadrzędnej kontroli”, dlatego liczba punktów towarzyszących powinna być ograniczona i precyzyjna.
IX. Rozróżnienie względem pojęć pokrewnych
與相關概念的區分
• W relacji do punktów A-shi:
A-shi są zasadą doboru punktów, natomiast Dàbāo jest konkretnym „centralnym punktem chorób kolaterali całego ciała”.
• W relacji do kluczowych punktów pojedynczych meridianów:
większość z nich oddziałuje na jeden meridian i jeden obszar, podczas gdy Dàbāo reguluje globalną nierównowagę systemu kolateralnego.
X. Podsumowanie
總結
Punkt Dàbāo (SP21) jest centralnym punktem akupunkturowym, który opiera się na śledzionie jako podstawie i wykorzystuje kolaterale jako narzędzie, integrując leczenie bólu całego ciała oraz funkcji mięśniowo-kostnych; w nadmiarze — udrażniać, w niedoborze — tonizować.
Meridian Dai 帶脈
Meridian Dai jest meridianem regulacyjnym, który poprzecznie wiąże i koordynuje wszystkie pozostałe meridiany, a zarazem stanowi kluczowy element oceny równowagi strukturalnej całego organizmu.
Meridian Dai należy do Ośmiu Meridianów Nadzwyczajnych (奇經八脈, Qi Jing Ba Mai) i jest jedynym z nich, którego przebieg ma charakter poziomy. „Huangdi Neijing” opisuje go słowami: „zaczyna się w okolicy bocznej żeber (季脅), okrąża ciało jeden raz, jak pas opasający talię”, co syntetycznie ujmuje jego morfologię i funkcję.


W przeciwieństwie do Dwunastu Meridianów Głównych, które przebiegają pionowo (w górę i w dół), zasadniczą funkcją meridianu Dai jest poprzeczne ograniczanie, koordynowanie i stabilizowanie. Z tego względu jego znaczenie kliniczne nie ogranicza się wyłącznie do ginekologii czy bólów lędźwiowych, lecz dotyczy globalnego napięcia układu meridianowego, stabilności strukturalnej miednicy–kręgosłupa–kończyn dolnych oraz prawidłowego porządku wznoszenia i opadania qi i krwi.
Z perspektywy medycyny systemowej meridian Dai można porównać do „poprzecznego pierścienia stabilizującego pionowy układ napędowy całego ciała”. Gdy meridian Dai traci zdolność regulacyjną, dochodzi do rozluźnienia kontroli nad innymi meridianami, zapadania się qi i krwi ku dołowi lub ich bocznego rozlewania, co prowadzi do szeregu strukturalnych i funkcjonalnych zaburzeń.

I. Przebieg i lokalizacja anatomiczna
循行與解剖定位
1、Przebieg klasyczny 經典循行
„Nan Jing” i „Ling Shu” podają:
• początek w okolicy bocznej żeber (季脅),
• okrążenie talii i brzucha w pełnym obwodzie,
• „jak pas opasujący talię”.
Przebieg ten nie podąża wzdłuż kończyn ku górze ani ku dołowi, lecz poprzecznie przecina okolice talii i brzucha, łącząc dolny ogrzewacz (下焦) ze środkowym ogrzewaczem (中焦).
2、Współczesne odniesienia anatomiczne i funkcjonalne 現代解剖與功能對照
Z punktu widzenia współczesnej anatomii oraz teorii łańcuchów mięśniowo-powięziowych obszar meridianu Dai odpowiada:
• pierścieniowemu systemowi powięzi lędźwiowo-brzusznej,
• równowadze napięciowej mięśnia poprzecznego brzucha (musculus transversus abdominis), mięśnia czworobocznego lędźwi (musculus quadratus lumborum) oraz mięśnia biodrowo-lędźwiowego (musculus iliopsoas),
• strukturom stabilizującym miednicę.
Czyni to meridian Dai ściśle powiązanym klinicznie z stabilizacją centralną (core stability), kontrolą postawy, przewlekłym bólem okolicy lędźwiowo-brzusznej oraz opadaniem narządów trzewnych.
II. Funkcje fizjologiczne meridianu Dai
帶脈的生理功能
1、Poprzeczne wiązanie meridianów i ograniczanie qi oraz krwi 橫束諸經,約束氣血
Dwanaście Meridianów Głównych przebiega pionowo; bez poprzecznej kontroli mogłoby to prowadzić do:
• łatwego zapadania się qi,
• rozlewania się krwi na zewnątrz lub jej zastoju.
Funkcją meridianu Dai jest:
„ograniczanie wszystkich meridianów, aby qi i krew nie poruszały się chaotycznie”.
2、Stabilizacja talii, brzucha i miednicy 穩定腰腹與骨盆結構
Obszar przebiegu meridianu Dai stanowi:
• centrum ciężkości ciała,
• kluczowy węzeł przenoszenia sił pomiędzy kończynami górnymi i dolnymi.
Gdy meridian Dai jest silny:
• okolica lędźwiowo-brzuszna jest stabilna i silna,
• kończyny dolne zachowują dobrą zdolność przenoszenia obciążenia,
• chód, stanie i zmiany pozycji są skoordynowane.
3、Regulacja równowagi wznoszenia i opadania meridianów Chong, Ren i Du 調節衝任督之升降平衡
Choć meridian Dai nie wnika bezpośrednio do narządów wewnętrznych, pośrednio równoważy trzy główne pionowe meridiany nadzwyczajne:
• ogranicza niekontrolowane poruszanie się „morza krwi” meridianu Chong (衝脈),
• stabilizuje zstępowanie krwi yin w meridianie Ren (任脈),
• wspomaga wznoszenie yang-qi w meridianie Du (督脈).
III. Ogólny zarys patomechanizmu: utrata kontroli i utrata stabilizacji
病機總綱:失約與失固
Zaburzenia meridianu Dai można zasadniczo podzielić na dwie kategorie:
1、Utrata zdolności ograniczania (帶脈失約; zwykle typ nadmiarowy lub mieszany)
Patomechanizm:
• blokada przez wilgoć, zimno, flegmę-mętność lub zastój krwi.
Skutki:
• qi i krew są skrępowane i nie mogą swobodnie krążyć,
• miejscowe uczucie rozdęcia, bólu i ciężkości.
2、Utrata zdolności stabilizacji (帶脈失固; zwykle typ niedoborowy)
Patomechanizm:
• niedobór nerek, niedobór śledziony, niewystarczająca qi środkowa (中氣不足).
Skutki:
• osłabiona funkcja ograniczająca,
• zapadanie się qi i krwi ku dołowi lub ich boczne rozlewanie.
IV. Typowe objawy kliniczne
典型臨床表現
1、Objawy strukturalne i bólowe
• pierścieniowy ból lub uczucie ściskania w okolicy talii i brzucha,
• przewlekły ból lędźwiowy nasilający się przy długim siedzeniu lub staniu,
• uczucie niestabilności miednicy,
• osłabienie kończyn dolnych i niestabilny chód.
2、Zaburzenia ginekologiczne i dolnego ogrzewacza
• nadmierna ilość upławów, o charakterze wodnistym lub lepko-śluzowym,
• nieregularne miesiączkowanie,
• wiotkość brzucha i uczucie opadania po porodzie.
3、Zaburzenia funkcjonalne
• opadanie narządów wewnętrznych (gastroptoza, obniżenie macicy),
• wiotkość powłok brzusznych i osłabienie stabilizacji centralnej,
• przewlekłe zmęczenie z towarzyszącą słabością okolicy lędźwiowo-brzusznej.
V. Zasady terapeutyczne
治療原則
1、 Zespół nadmiarowy meridianu Dai (失約, typ zablokowania)
Słowa kluczowe:
uczucie skrępowania, rozdęcie, ciężkość, ból, niechęć do ucisku
Główne objawy kliniczne:
• pierścieniowe uczucie ściągnięcia w okolicy talii, podbrzusza lub bioder, jakby ciało było ściśnięte pasem
• ciężkość i rozdęcie w okolicy lędźwiowo-brzusznej, trudne do złagodzenia po ruchu
• ból lędźwi lub brzucha o stałej lokalizacji, nasilający się przy ucisku
• miejscowo widoczne lub palpacyjnie wyczuwalne napięcie bądź struktury guzkowate
Objawy towarzyszące:
• uczucie ciężkości i zmęczenia kończyn dolnych, niebędące prostą utratą siły
• obfite upławy o konsystencji lepkiej lub zabarwieniu żółtawym (częste u pacjentek ginekologicznych)
• rozpieranie i ból w okolicy klatki piersiowej, boków ciała lub podbrzusza
Cechy języka i tętna (częste):
• język ciemniejszy lub z wybroczynami zastoju
• nalot języka lepki lub gruby
• tętno strunowate, śliskie lub szorstkie
Kluczowe punkty diagnostyczne:
Ból i dyskomfort mają charakter „skrępowania” lub „zablokowania”, z wyraźnie podwyższonym napięciem miejscowym, co odpowiada poprzecznej blokadzie meridianu Dai.
Zasady leczenia:
• udrożnienie meridianu Dai i eliminacja wilgoci
• regulacja qi i o�żywienie krwi
Zasady akupunktury:
• dominacja technik redukujących
• nacisk na rozluźnienie poprzecznej blokady
2、 Zespół niedoborowy meridianu Dai (失固, typ zapadania się)
Słowa kluczowe:
wiotkość, opadanie, miękkość, zmęczenie, brak siły
Główne objawy kliniczne:
• brak wyraźnego bólu lędźwiowo-brzusznego, lecz uczucie pustki i osłabienia
• uczucie opadania w obrębie brzucha, krocza lub podbrzusza po dłuższym staniu lub wysiłku
• słabe poczucie podparcia w odcinku lędźwiowym, łatwe męczenie się
Objawy towarzyszące:
• szybkie zmęczenie kończyn dolnych podczas chodzenia lub stania
• wiotkość brzucha po porodzie lub w przebiegu chorób przewlekłych
• obfite, wodniste upławy
• objawy związane z opadaniem narządów (gastroptoza, obniżenie macicy)
Cechy języka i tętna (częste):
• język blady lub powiększony i delikatny
• nalot cienki, biały
• tętno cienkie, słabe lub głębokie
Kluczowe punkty diagnostyczne:
Zmiana chorobowa lokalizuje się w meridianie Dai, jednak jej istotą jest „niedostateczna siła wiążąca”, z dominacją funkcjonalnej niestabilności i zapadania się, a nie bólu związanego z blokadą.
Zasady leczenia:
• wzmocnienie i utrwalenie funkcji meridianu Dai, wspieranie prawidłowej qi
• tonizacja nerek i wzmocnienie śledziony
Zasady akupunktury:
• dominacja technik wzmacniających
• możliwość łączenia z moksoterapią
VI. Najczęściej stosowane punkty akupunkturowe i oś meridianu Dai
常用腧穴與帶脈軸心
1、Punkt główny meridianu Dai
• Daimai (GB26): centralny punkt regulujący meridian Dai
2、Kluczowe punkty powiązane (zasady doboru):
• stabilizacja miednicy: kluczowe punkty lędźwiowo-brzuszne
• tonizacja nerek i umacnianie podstawy ustroju: punkty osi nerkowej
• wzmocnienie śledziony i eliminacja wilgoci: punkty śledziony i żołądka
Zasada:
meridian Dai stanowi oś terapii, a liczba punktów dodatkowych nie powinna być nadmierna.
VII. Porównanie meridianu Dai z wielkim połączeniem śledziony
(脾之大絡, Dabao)

VIII. Współczesna reinterpretacja kliniczna
現代臨床再認識
W realiach współczesnego stylu życia — długotrwałego siedzenia, niedoboru ruchu, osłabienia poporodowego oraz starzenia się populacji — częstość występowania zespołu utraty stabilizacji meridianu Dai wyraźnie wzrasta, jednak bywa on upraszczany do rozpoznań typu „przeciążenie mięśni lędźwiowych” lub „problem ginekologiczny”. W istocie stanowi to przejaw globalnej dysregulacji systemu meridianów nadzwyczajnych.
Przywrócenie klinicznej rangi meridianu Dai oznacza odbudowę całościowego rozumienia:
• stabilności strukturalnej organizmu,
• porządku wznoszenia i opadania qi i krwi,
• przewlekłych chorób czynnościowych.
IX. Podsumowanie
總結
Meridian Dai jest kluczowym meridianem nadzwyczajnym odpowiedzialnym za poprzeczne wiązanie wszystkich meridianów, stabilizację talii, brzucha i miednicy oraz utrzymanie porządku krążenia qi i krwi; jego dysfunkcja prowadzi do globalnych zaburzeń strukturalnych i czynnościowych całego organizmu.
— To właśnie stanowi jego najważniejszą wartość kliniczną, wymagającą ponownego zrozumienia i zastosowania we współczesnej praktyce medycznej.
WHO uznaje akupunkturę
za skuteczną metodę leczenia chorób
Neurological Disorders / Choroby układu nerwowego
神經系統疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
頭痛/偏頭痛 | Headache / Migraine | Ból głowy / Migrena |
三叉神經痛 | Trigeminal neuralgia | Neuralgia nerwu trójdzielnego |
面神經麻痺(周圍性) | Peripheral facial paralysis | Porażenie nerwu twarzowego obwodowe |
中風後遺症 | Stroke sequelae | Następstwa udaru mózgu |
神經性膀胱功能障礙 | Neurogenic bladder dysfunction | Dysfunkcja neurogenna pęcherza moczowego |
自主神經功能失調 | Autonomic dysfunction | Dysautonomia |
失眠 | Insomnia | Bezsenność |
Ear, Nose and Throat Disorders / Choroby laryngologiczne
耳鼻喉科疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
鼻炎(含過敏性鼻炎) | Rhinitis (including allergic rhinitis) | Nieżyt nosa (w tym alergiczny) |
鼻竇炎 | Sinusitis | Zapalenie zatok |
咽喉痛 | Sore throat | Ból gardła |
扁桃體炎 | Tonsillitis | Zapalenie migdałków |
耳鳴 | Tinnitus | Szumy uszne |
突發性耳聾 | Sudden deafness | Nagła głuchota |
美尼爾氏症(眩暈症) | Meniere's disease | Choroba Meniere’a |
Respiratory Disorders / Choroby układu oddechowego
呼吸系統疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
急性支氣管炎 | Acute bronchitis | Ostre zapalenie oskrzeli |
支氣管哮喘 | Bronchial asthma | Astma oskrzelowa |
感冒 | Common cold | Przeziębienie |
Digestive Disorders / Choroby układu pokarmowego
消化系統疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
胃炎(急慢性) | Gastritis (acute and chronic) | Zapalenie żołądka (ostre i przewlekłe) |
消化性潰瘍 | Peptic ulcer | Wrzód trawienny |
胃酸過多 | Hyperacidity | Nadkwaśność |
食道痙攣 | Esophageal spasm | Skurcz przełyku |
急慢性膽囊炎 | Cholecystitis (acute and chronic) | Zapalenie pęcherzyka żółciowego (ostre i przewlekłe) |
膽石症(疼痛控制) | Cholelithiasis (pain control) | Kamica żółciowa (kontrola bólu) |
便祕 | Constipation | Zaparcie |
腹瀉 | Diarrhea | Biegunka |
腸炎 | Enteritis | Zapalenie jelit |
嘔吐 | Vomiting | Wymioty |
噁心(含化療引起) | Nausea (including chemotherapy-induced) | Nudności (w tym po chemioterapii) |
腸麻痺、腸蠕動減弱 | Intestinal paralysis / hypomotility | Paraliż jelit / spowolnienie perystaltyki |
Cardiovascular Disorders / Choroby układu sercowo-naczyniowego
心血管系統疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
高血壓(輕中度) | Hypertension (mild to moderate) | Nadciśnienie tętnicze (łagodne i umiarkowane) |
低血壓 | Hypotension | Niedociśnienie |
心絞痛 | Angina pectoris | Dławica piersiowa |
心律不整(部分) | Arrhythmia (partial evidence) | Arytmia (częściowe dowody) |
Musculoskeletal and Pain Disorders / Choroby mięśniowo-szkieletowe i bólowe
肌肉骨骼與疼痛疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
頸椎病 | Cervical spondylosis | Spondyloza szyjna |
肩周炎 | Frozen shoulder | Zespół bolesnego barku |
網球肘 | Tennis elbow | Łokieć tenisisty |
坐骨神經痛 | Sciatica | Rwa kulszowa |
腰痛 | Low back pain | Ból dolnego odcinka kręgosłupa |
關節炎 | Arthritis | Zapalenie stawów |
扭傷、拉傷 | Sprain / strain | Skręcenie / naciągnięcie |
痙攣性偏癱 | Spastic hemiplegia | Porażenie spastyczne połowicze |
纖維肌痛症 | Fibromyalgia | Fibromialgia |
Urogenital Disorders / Choroby układu moczowo-płciowego
泌尿生殖系統疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
原發性痛經 | Primary dysmenorrhea | Pierwotne bolesne miesiączkowanie |
功能性子宮出血 | Functional uterine bleeding | Funkcyjne krwawienie maciczne |
更年期症候群 | Menopausal syndrome | Zespół klimakterium |
陰道炎 | Vaginitis | Zapalenie pochwy |
男性性功能障礙(如陽痿) | Male sexual dysfunction (e.g., impotence) | Dysfunkcja seksualna u mężczyzn (np. impotencja) |
女性不孕(部分證據) | Female infertility (partial evidence) | Niepłodność kobiet (częściowe dowody) |
輔助治療產程延長或誘導分娩 | Adjunct for prolonged labor or induction | Wsparcie przy wydłużonym porodzie lub indukcji |
尿瀦留 | Urinary retention | Zatrzymanie moczu |
尿失禁 | Urinary incontinence | Nietrzymanie moczu |
夜尿症 | Nocturia | Nykturia |
前列腺炎(慢性) | Chronic prostatitis | Przewlekłe zapalenie gruczołu krokowego |
Other / Inne / 其他疾病
中文名稱 | English name | Polska nazwa |
|---|---|---|
戒菸輔助 | Smoking cessation | Pomoc w rzuceniu palenia |
戒酒、戒毒輔助 | Alcohol and drug withdrawal support | Wsparcie przy odstawieniu alkoholu i narkotyków |
化療或放療引起的噁心嘔吐 | Chemotherapy/radiotherapy-induced nausea and vomiting | Nudności i wymioty po chemio-/radioterapii |
術後疼痛 | Postoperative pain | B�ól pooperacyjny |
牙痛 | Toothache | Ból zęba |
癌痛 | Cancer pain | Ból nowotworowy |
麻醉輔助或替代 | Anesthesia adjunct or alternative | Wsparcie lub alternatywa dla znieczulenia |








