Ortopedia według TCM
Zarys Traumatologii i Ortopedii Medycyny Chińskiej

Traumatologia i ortopedia medycyny chińskiej (中醫骨傷科) jest istotną gałęzią tradycyjnej medycyny, zajmującą się badaniem urazów i chorób kości, stawów, mięśni oraz powiązanych tkanek miękkich.
Jej cechą charakterystyczną jest oparcie się na zasadzie (辨證論治) - różnicowanie syndromów i leczenie według nich, połączenie nastawiania manualnego, unieruchamiania, leczenia farmakologicznego i ćwiczeń funkcjonalnych, z podkreśleniem zasady „leczenie wewnętrzne i zewnętrzne, połączenie ruchu i spoczynku, uwzględnienie zarówno przyczyny, jak i objawu” (內外合治、動靜結合、標本兼顧).
Na tej podstawie ukształtował się unikalny system teoretyczny i techniki kliniczne.
Początki tej dyscypliny sięgają czasów prehistorycznych, kiedy to ludzie, często doznając urazów podczas polowań, wojen i pracy, stopniowo gromadzili doświadczenia lecznicze. Już w społeczeństwie pierwotnym stosowano masaż oraz zewnętrzne aplikacje ziół w leczeniu złamań i uszkodzeń ścięgien.
Od czasów dynastii Xia, Shang i Zhou leczenie urazów stopniowo łączono z teorią medycyny chińskiej. Pojawiły się zapisy o ( „折骨續筋”) „składaniu kości i wzmacnianiu ścięgien”.
W okresie dynastii Qin Han Huangdi Neijing (《黃帝內經》) przedstawił pogląd, że („傷筋動骨,需百日”) „uszkodzenie ścięgien i kości wymaga stu dni do wyleczenia”, co stało się podstawą teoretyczną dla późniejszej praktyki klinicznej.
Od dynastii Sui i Tang zaczęły pojawiać się specjalistyczne teksty dotyczące urazów. W kolejnych wiekach (Song, Yuan, Ming, Qing) znani lekarze rozwijali techniki nastawiania manualnego, leczenia farmakologicznego wewnętrznego i zewnętrznego, trakcji i unieruchamiania, tworząc różne szkoły, co stopniowo doprowadziło do doskonałości w tej dyscyplinie.
W czasach nowożytnych traumatologia chińska, opierając się na anatomii i metodach obrazowania medycyny zachodniej, rozwinęła się dalej, osiągając modernizację i standaryzację.

Metody leczenia w traumatologii chińskiej są różnorodne i opierają się na zasadzie „połączenia ruchu i spoczynku, leczenia przyczyny i objawu” (動靜結合、標本兼治).
Obejmują one:
-
Leczenie farmakologiczne (藥物治療) – stosowanie wewnętrzne preparatów aktywujących krążenie krwi i usuwających zastój (活血化瘀), uzupełniających qi i krew (補氣養血), tonizujących nerki i wzmacniających kości (補腎壯骨); stosowanie zewnętrzne w formie plastrów, kąpieli lub parówek ziołowych w celu redukcji obrzęku, łagodzenia bólu, aktywacji krążenia i regeneracji ścięgien.
-
Terapia manualna (手法治療) – rdzeniem jest (正骨復位) manualne nastawianie kości, obejmujące takie techniki jak podciąganie, ucisk czy trakcja; dodatkowo stosuje się (理筋手法 ) manipulacje rozluźniające ścięgna w celu rozciągania meridianów i likwidowania zrostów.
-
Metody unieruchamiania (固定方法) – zewnętrzne, np. za pomocą szyn i gipsu, oraz wewnętrzne, z użyciem płytek i śrub, wybierane w zależności od rodzaju urazu.
-
Ćwiczenia funkcjonalne (功能鍛煉) – podkreśla się zasadę „po urazie należy ćwiczyć” (傷後必練), wdrażając stopniowo aktywność kończyn w celu poprawy krążenia i przywrócenia funkcji.
-
Inne terapie (其他療法) – akupunktura (針灸), terapia nożem akupunkturowym (針刀), masaż (推拿), a także nowoczesne techniki małoinwazyjne, takie jak foraminoskopia kręgosłupa (椎間孔鏡) i artroskopia (關節鏡).

Zakres kliniczny traumatologii chińskiej jest bardzo szeroki i obejmuje:
-
Złamania (骨折) – kończyn górnych, dolnych, kręgosłupa, miednicy itp.;
-
Zwichnięcia (脫位) – stawu ramiennego, łokciowego, biodrowego, kolanowego oraz małych stawów;
-
Urazy ścięgien i mięśni (筋傷) – takie jak choroba zwyrodnieniowa szyi (頸椎病), zamrożony bark (肩周炎), przewlekłe uszkodzenie mięśni lędźwiowych (腰肌勞損), uszkodzenie łąkotki (半月板損傷);
-
Urazy wewnętrzne (內傷) – urazy głowy, klatki piersiowej i jamy brzusznej;
-
Choroby kości (骨病) – zapalenie szpiku kostnego (骨髓炎), gruźlica stawów (關節結核), martwica aseptyczna głowy kości udowej (股骨頭壞死), choroba zwyrodnieniowa stawów (骨關節炎).
Choroby te obejmują zarówno ostre uszkodzenia pourazowe, jak i przewlekłe zmiany zwyrodnieniowe, co pokazuje, że traumatologia chińska łączy w sobie cechy medycyny ratunkowej i rehabilitacyjnej.
Traumatologia i ortopedia medycyny chińskiej podkreśla holistyczne podejście oraz przywracanie funkcji, kładzie nacisk na zachowanie sprawności kończyn, minimalizowanie urazu oraz stosowanie prostych, skutecznych i tanich metod leczenia, dostępnych dla szerokiego grona pacjentów. Manualne nastawianie kości oraz zewnętrzne terapie ziołowe wykazują znaczącą skuteczność kliniczną, zwłaszcza w przyspieszaniu zrostu kostnego, poprawie ruchomości stawów i redukcji powikłań, ukazując w ten sposób swoją unikalną przewagę.
Złamanie dalszej nasady kości promieniowej 桡骨远端骨折

Złamanie dalszej nasady kości promieniowej oznacza złamanie w obrębie 2–3 cm powyżej powierzchni stawowej dalszej części kości promieniowej.
Dalsza część kości promieniowej wraz z kośćmi nadgarstka (kość łódeczkowata i księżycowata) tworzy staw promieniowo-nadgarstkowy. Brzeg grzbietowy nasady dalszej jest dłuższy niż brzeg dłoniowy, dlatego powierzchnia stawowa nachylona jest dłoniowo (kąt dłoniowy, 掌倾角) o 10°–15°.
Brzeg przyśrodkowy dalszej nasady kości promieniowej z wcięciem współtworzy staw promieniowo-łokciowy dalszy z głową kości łokciowej.
Dolny brzeg wcięcia stanowi miejsce przyczepu podstawy chrząstki trójkątnej (三角纤维软骨), której wierzchołek rozpoczyna się u podstawy wyrostka rylcowatego kości łokciowej. Podczas rotacji przedramienia kość promieniowa obraca się wokół głowy kości łokciowej, która stanowi oś obrotu.

Wyrostek rylcowaty po stronie bocznej (zewnętrznej) kości promieniowej jest dłuższy o 1–1,5 cm niż po stronie przyśrodkowej, dlatego powierzchnia stawowa jest nachylona w kierunku łokciowym (kąt łokciowy, 尺倾角) 20°–25°.
Relacje te ulegają zaburzeniu podczas złamania i w trakcie nastawiania należy dążyć do możliwie pełnego odtworzenia prawidłowej anatomii. Złamanie dalszej nasady kości promieniowej jest najczęstszym złamaniem w obrębie nadgarstka, występuje głównie u osób starszych oraz u dorosłych w średnim wieku.
Etiologia i patomechanizm [病因病机]
Najczęściej spowodowane jest urazem pośrednim. W momencie upadku siła ciężkości ciała skierowana ku dołowi oraz siła reakcji podłoża ku górze koncentrują się na dalszej nasadzie kości promieniowej, powodując jej złamanie. Obecność przemieszczenia zależy od siły urazu.
W zależności od pozycji w momencie urazu i kierunku przemieszczenia, wyróżnia się cztery typy złamań:
1. Typ wyprostny (Collesa, Colles fracture, 伸直型) – najczęstszy.
Występuje podczas upadku na wyprostowaną rękę, gdy łokieć jest wyprostowany, przedramię w pronacji, nadgarstek w zgięciu grzbietowym, a dłoń uderza o podłoże. Przy mniejszej sile dochodzi do zaklinowania odłamów bez wyraźnego przemieszczenia. Przy większej sile odłamy dalsze przemieszczają się ku stronie promieniowej i grzbietowej, powierzchnia stawowa ulega nachyleniu ku stronie grzbietowej, a nachylenie łokciowe zmniejsza się lub zanika, niekiedy pojawia się nachylenie promieniowe.


2. Typ zgięciowy (Smitha, Smith fracture, 屈曲型)
– powstaje podczas upadku na grzbiet dłoni przy gwałtownym zgięciu dłoniowym nadgarstka. Odłamy dalsze przemieszczają się ku stronie dłoniowej i promieniowej.



3. Typ krawędzi grzbietowej (背侧缘型)
– powstaje podczas upadku na dłoń w pozycji z pronacją i zgięciem grzbietowym nadgarstka. Siła zewnętrzna powoduje uderzenie kości nadgarstka o brzeg grzbietowy dalszej nasady kości promieniowej, co skutkuje jej złamaniem krawędziowym w tej okolicy. Towarzyszy temu podwichnięcie lub zwichnięcie ku stronie grzbietowej w stawie promieniowo-nadgarstkowym. Odłamek dalszy ma kształt klina i obejmuje 1/3 powierzchni stawowej; przemieszcza się ku bliższemu i grzbietowemu kierunkowi, pociągając za sobą kości nadgarstka. Złamanie to jest rzadkie.
4. Typ krawędzi dłoniowej (掌侧缘型)
– powstaje podczas upadku na grzbiet dłoni przy zgięciu dłoniowym nadgarstka. Dochodzi do złamania krawędzi dłoniowej dalszej nasady kości promieniowej z towarzyszącym zwichnięciem lub podwichnięciem nadgarstka ku stronie dłoniowej.
Punkty diagnostyczne, 诊查要点
Po urazie występuje ból miejscowy, obrzęk oraz częściowa lub całkowita utrata funkcji nadgarstka.
W typie wyprostnym przy przemieszczeniu ku stronie grzbietowej w projekcji bocznej widoczna jest deformacja typu „widelca obiadowego” (餐叉样畸形).
W projekcji przednio-tylnej przy przemieszczeniu ku stronie promieniowej obserwuje się deformację typu „bagnetu” (枪刺样畸形).

Przy skróceniu odłamów wyczuwalny jest przemieszczony ku górze wyrostek rylcowaty kości promieniowej. Przy braku przemieszczenia lub złamaniu niecałkowitym obrzęk może być niewielki, występuje ból i tkliwość palpacyjna miejscowa, niekiedy bolesność uciskowa okrężna i osiowa; ruchy nadgarstka i palców są utrudnione, siła chwytu osłabiona. Należy różnicować z urazami tkanek miękkich nadgarstka.
Zdjęcia rentgenowskie w projekcji AP i bocznej pozwalają określić typ złamania i kierunek przemieszczenia. Rozpoznanie opiera się na wywiadzie urazowym, objawach klinicznych i badaniu RTG.
Leczenie, 治疗
Złamania bez przemieszczenia lub niecałkowite – unieruchomienie za pomocą szyn dłoniowej i grzbietowej na 2–3 tygodnie.
Złamania z przemieszczeniem wymagają nastawienia i unieruchomienia.
1. Metody nastawiania (整复方法)
– stosuje się różne techniki w zależności od typu złamania:
1). Typ wyprostny (Collesa) – pacjent siedzi lub leży, przedramię w pozycji pośredniej, łokieć zgięty 90°. Asystent trzyma ramię, operator kciuki kładzie na stronie grzbietowej dalszego odłamu, pozostałe palce obejmują część dłoniową. Następnie wykonuje się trakcję i ruchy przeciwnie do kierunku przemieszczenia aż do usłyszenia trzeszczenia kostnego. Potem dalszy odłam ustawia się w pronacji 10°–15° i wykonuje gwałtowne odchylenie łokciowe z jednoczesnym zgięciem dłoniowym, uzyskując nastawienie.


2). Typ zgięciowy (Smitha) – pacjent siedzi lub leży, kończyna w pronacji, dłoń skierowana w dół. Operator wykonuje trakcję wzdłuż kierunku przemieszczenia przez 3–5 minut, następnie kciukiem dociska odłam w kierunku łokciowym, korygując ustawienie, przy jednoczesnym odchyleniu łokciowym i zgięciu grzbietowym nadgarstka.
3). Typ krawędzi grzbietowej – pacjent leży, wykonuje się trakcję z jednoczesnym lekkim zgięciem dłoniowym nadgarstka, a następnie uciska kciukiem na odłamek grzbietowy w celu nastawienia.
4). Typ krawędzi dłoniowej – pacjent leży, przedramię w pozycji neutralnej, wykonuje się trakcję z lekkim zgięciem grzbietowym nadgarstka. Operator obiema dłońmi uciska odłam krawędzi dłoniowej, przywracając prawidłowe ustawienie.
2. Unieruchomienie (固定方法)
– stosuje się szyny lub opatrunki gipsowe zależnie od typu złamania, obejmujące nadgarstek i część przedramienia na 4–5 tygodni.


3. Ćwiczenia (练功活动)
– w czasie unieruchomienia należy ćwiczyć stawy palców i barku, a po zdjęciu opatrunku ćwiczenia zgięcia i wyprostu nadgarstka oraz rotacji przedramienia.
4. Leczenie farmakologiczne (药物治疗)
-
U dzieci we wczesnym okresie stosuje się zasady TCM: (huó xuè qū yū 活血祛瘀 ) pobudzanie krążenia, usuwanie zastoju krwi, (xiāo zhǒng zhǐ tòng 消肿止痛 ) zmniejszanie obrzęku i bólu; w późniejszym okresie zwykle nie potrzeba leków doustnych.
-
U dorosłych stosuje się leki zgodnie z zasadą „trzech etapów złamania” (骨折三期辨证用药).
-
U osób starszych w późnym okresie złamania szczególny nacisk kładzie się na (yǎng qì xuè 养气血) odżywianie qi i krwi, (zhuàng jīn gǔ 壮筋骨) wzmacnianie ścięgien i kości, (bǔ gān shèn 补肝肾) wzmacnianie wątroby i nerek.
-
Po zdjęciu unieruchomienia stosuje się zewnętrzne zabiegi TCM – kąpiele i parówki z ziołami (中药熏洗), w celu rozluźnienia mięśni i ścięgien oraz poprawy ruchomości stawu.
5. Leczenie operacyjne (手术治疗) –
W typie wyprostnym i zgięciowym najczęściej skuteczne jest leczenie zachowawcze (nastawienie ręczne + unieruchomienie).
W przypadku nieudanej repozycji stosuje się przezskórną stabilizację drutami lub otwarte nastawienie z zespoleniem płytą i śrubami.
W typach krawędziowych (dłoniowym i grzbietowym), gdy odłam jest duży i niestabilny, również stosuje się zamkniętą repozycję z drutami lub otwarte nastawienie i stabilizację płytą i śrubami.
Profilaktyka i rehabilitacja, 预防与调护
Po nastawieniu i unieruchomieniu należy kontrolować krążenie krwi w ręce, regulować napięcie opatrunku lub szyny. Kończynę należy utrzymywać w pozycji supinacji 15° lub neutralnej, aby zapobiec ponownemu przemieszczeniu.
W typie wyprostnym podczas unieruchomienia należy unikać odchyleń promieniowych i zgięcia grzbietowego nadgarstka.
W złamaniach wieloodłamowych przechodzących przez powierzchnię stawową, przy nieprawidłowym ustawieniu, łatwo dochodzi do ograniczeń funkcji stawu nadgarstkowego i rozwoju pourazowego zapalenia stawu. Dlatego konieczne jest prawidłowe nastawienie i intensywna rehabilitacja funkcjonalna, aby zapobiec powikłaniom.
Złamanie kostki 踝關節骨折

Złamanie kostki odnosi się do złamania w obrębie dalszych końców kości piszczelowej i strzałkowej. Zdecydowana większość należy do złamań wewnątrzstawowych, często towarzyszy im zwichnięcie kości skokowej (距骨).
Staw skokowy tworzony jest przez dalsze końce kości piszczelowej i strzałkowej oraz kość skokową.
Dystalny koniec kości piszczelowej posiada wyrostek kostny skierowany ku dołowi po stronie przyśrodkowej – zwany kostką przyśrodkową (内踝); jego brzeg tylny tworzy kostkę tylną (后踝). Dystalny koniec kości strzałkowej tworzy kostkę boczną (外踝). Kostka boczna jest węższa i dłuższa, położona około 1 cm ku tyłowi i 0,5 cm ku dołowi od kostki przyśrodkowej.
Więzadło trójgraniaste (韧带三角) kostki przyśrodkowej jest znacznie silniejsze niż więzadła skokowo-strzałkowe i piętowo-strzałkowe, dlatego lepiej zapobiega nadmiernemu koślawieniu, natomiast słabiej przeciwdziała nadmiernemu szpotawieniu.
Kostki: przyśrodkowa, boczna i tylna otaczają przestrzeń stawową kostki (踝穴), w której umieszczona jest kość skokowa, tworząca staw bloczkowy. Koniec dalszy piszczeli i strzałki połączony jest mocnym i elastycznym więzadłem piszczelowo-strzałkowym dolnym.
Kość skokowa składa się z trzonu, szyjki i głowy; jej trzon jest szerszy z przodu, węższy z tyłu, a górna powierzchnia stanowi powierzchnię stawową siodłowatą. Podczas zgięcia grzbietowego szeroka część przednia trzonu wchodzi w szczelinę międzykostną kostki, kostka boczna odchyla się nieco ku tyłowi i na zewnątrz, a przestrzeń w stawie może zwiększyć się o 1,5–2 mm, co pozwala na stabilne dopasowanie. Gdy więzadło piszczelowo-strzałkowe dolne jest napięte, powierzchnie stawowe ściśle do siebie przylegają, a staw jest stabilny i trudny do skręcenia. Jednak nadmierna siła może mimo to spowodować złamanie. W pozycji zgięcia podeszwowego (np. podczas schodzenia ze schodów lub ze zbocza) więzadło to ulega rozluźnieniu, staw staje się mniej stabilny i bardziej podatny na skręcenie. Złamania kostki występują głównie u dorosłych w wieku produkcyjnym, rzadziej u dzieci.
Etiologia i patomechanizm - 病因病机
Przyczyny urazów kostki są złożone, a typów jest wiele. Uszkodzenie więzadeł, złamanie i zwichnięcie mogą występować oddzielnie lub jednocześnie. W zależności od mechanizmu urazu wyróżnia się: inwersję, ewersję, rotację zewnętrzną, ucisk podłużny, ucisk boczny, zgięcie podeszwowe i zgięcie grzbietowe. Najczęstsze są urazy inwersyjne, następnie ewersyjne.
-
Uraz inwersyjny(内翻损伤) – upadek z wysokości z lądowaniem na brzegu bocznym stopy lub nadepnięcie wewnętrzną krawędzią stopy na występ podłoża podczas chodzenia, powodujące nagłe odwrócenie stopy do wewnątrz. W złamaniu kostka przyśrodkowa często ulega złamaniu skośnemu, a kostka boczna – poprzecznemu; w ciężkich przypadkach współistnieje złamanie kostki tylnej i zwichnięcie kości skokowej.
-
Uraz ewersyjny(外翻损伤) – upadek z wysokości z lądowaniem na brzegu przyśrodkowym stopy lub bezpośrednie uderzenie w kostkę boczną powodujące silne koślawienie stawu skokowego. W złamaniu kostka boczna ulega złamaniu skośnemu, a przyśrodkowa – poprzecznemu; w ciężkich przypadkach współistnieje złamanie kostki tylnej i zwichnięcie kości skokowej.



W zależności od stopnia uszkodzenia złamania i zwichnięcia dzieli się na trzy stopnie:
I stopień – złamanie pojedynczej kostki,
II stopień – złamanie dwóch kostek z lekkim zwichnięciem kości skokowej,
III stopień – złamanie trzech kostek ze zwichnięciem kości skokowej.







Punkty diagnostyczne - 诊查要点
Po urazie występuje miejscowy obrzęk, ból, bolesność uciskowa, zaburzenia funkcji oraz słyszalne trzeszczenie odłamów. Złamania ewersyjne zwykle prowadzą do deformacji w ewersji, a inwersyjne – do deformacji w inwersji. Przy zwichnięciu kości skokowej deformacja jest jeszcze bardziej wyraźna. Zdjęcia RTG w projekcji przednio-tylnej i bocznej stawu skokowego ukazują stopień złamania i zwichnięcia oraz rodzaj urazu. Rozpoznanie opiera się na wywiadzie, objawach klinicznych i badaniach RTG.
Leczenie - 治疗
Złamania bez przemieszczenia wymagają jedynie unieruchomienia stawu skokowego w pozycji neutralnej (0°) na 3–4 tygodnie. Złamania ze zwichnięciem i przemieszczeniem wymagają nastawienia.
1. Metody repozycji(整复方法)
Pacjent leży na plecach z ugiętym kolanem, asystent stabilizuje udo, a operator chwyta piętę i grzbiet stopy, wykonując wyciąg wzdłuż osi. Przy urazie ewersyjnym ustawia stopę w inwersji, przy urazie inwersyjnym – w ewersji. W przypadku rozejścia więzozrostu piszczelowo-strzałkowego stosuje się ucisk na obie kostki.
W złamaniu kostki tylnej ze zwichnięciem tylnym kości skokowej jedną ręką pcha się ku tyłowi dalszy odcinek piszczeli, a drugą unosi przodostopie i stopniowo wykonuje zgięcie grzbietowe stawu skokowego, aby napięta torebka stawowa przesunęła kostkę tylną na miejsce. Można także zastosować wyciąg ślizgowy z użyciem opaski obejmującej podudzie, co umożliwia stopniową repozycję.
Wybór metody repozycji zależy od mechanizmu urazu, rodzaju złamania i analizy zdjęcia RTG.

2. Metody unieruchomienia(固定方法)
Stosuje się 5 szyn z odpowiednimi podkładkami w kształcie wieżyczek i klinów, umieszczonych wokół kostek. Szyny przyśrodkowa, boczna i tylna sięgają od 1/3 górnej goleni do pięty; przednio-przyśrodkowa i przednio-boczna są węższe, sięgają od guzowatości piszczeli do stawu skokowego.

Szyny muszą być odpowiednio ukształtowane: złamania inwersyjne unieruchamia się w ewersji, a ewersyjne w inwersji. Można dodatkowo zastosować stabilizator stawu skokowego (aluminiowy lub drewniany) utrzymujący staw w pozycji 90° przez 4–6 tygodni.
3. Ćwiczenia usprawniające(练功活动)
Po repozycji i unieruchomieniu zachęca się pacjenta do ruchów palców oraz zgięć grzbietowych stopy. W przypadku złamania obu kostek od 2. tygodnia można stopniowo zwiększać zakres ruchów czynnych stawu skokowego przy zachowaniu szyn, wspomagając je ćwiczeniami biernymi (tylko zgięcie grzbietowe i podeszwowe, bez rotacji).

Po 3 tygodniach można zdjąć zewnętrzne unieruchomienie i rozpocząć masaż tkanek miękkich wokół stawu, szczególnie w obrębie przebiegu ścięgien, regulując przebieg meridianów (经络), stosując akupresurę punktów: Shangqiu (商丘), Jiexi (解溪), Qiuxu (丘墟), Kunlun (昆仑), Taixi (太溪), oraz wspomagając kąpielami ziołowymi. W trakcie wyciągu ślizgowego również zaleca się częste ruchy zgięcia i wyprostu stawu skokowego.
4. Leczenie farmakologiczne(药物治疗)
W zależności od trzech etapów procesu zrostu złamania stosuje się odpowiednie leki według zasad TCM: w fazie środkowej należy odżywiać ścięgna i udrażniać meridiany, poprawiać funkcję stawu; w fazie późnej, przy utrzymującym się obrzęku – stosować metody regulacji Qi i pobudzania krążenia krwi, wzmacniać śledzionę i usuwać wilgoć; po artrodezie konieczne jest odżywianie nerek i wzmacnianie kości dla przyspieszenia gojenia.
5. Leczenie chirurgiczne(手术治疗)
W przypadku niepowodzenia repozycji zamkniętej lub przy złamaniach otwartych i zwichnięciach wykonuje się repozycję otwartą i stabilizację wewnętrzną drutami Kirschnera lub śrubami. Przy rozejściu więzozrostu piszczelowo-strzałkowego należy go odtworzyć, naprawić więzadła i ustabilizować śrubą. W złamaniach i zwichnięciach przewlekłych stosuje się repozycję otwartą z przeszczepem kostnym lub artrodezę stawu skokowego.



Profilaktyka i pielęgnacja - 预防与调护
Po repozycji i unieruchomieniu pacjent powinien we wczesnym okresie leżeć w łóżku z uniesioną kończyną, aby poprawić odpływ krwi żylnej i zmniejszyć obrzęk. Należy regularnie kontrolować stopień ucisku opatrunku. Jeżeli pojawia się nasilający się ból, obrzęk, drętwienie miejscowe lub zblednięcie skóry palców, sugeruje to zbyt silny ucisk i konieczne jest jego natychmiastowe poluzowanie. Obrzęk kostki zwykle ustępuje stopniowo po 4–6 dniach od unieruchomienia – w tym czasie należy odpowiednio dopasować stabilizację, aby uniknąć poluzowania opatrunku i przemieszczenia złamania.
Zwichnięcie stawu skroniowo-żuchwowego (颞下颌关节脱位)

Zwichnięcie stawu skroniowo-żuchwowego, zwane również zwichnięciem stawu żuchwowego, w dawnych księgach medycznych określane było jako „失欠颊车”, „落下颌”, „脱颌”, a potocznie – „掉下巴” (opadnięcie żuchwy).
W dziele z okresu dynastii Jin autorstwa Ge Hong „Zhouhou jiuzu fang” (《肘后救卒方》) opisano po raz pierwszy zwichnięcie stawu skroniowo-żuchwowego („失欠颌车”) oraz metodę jego repozycji – był to pierwszy zapis na świecie dotyczący tej techniki.
Staw skroniowo-żuchwowy (articulatio temporomandibularis) tworzą dół żuchwowy kości skroniowej (fossa mandibularis ossis temporalis) oraz wyrostek kłykciowy żuchwy (processus condylaris mandibulae). Przed dołem żuchwowym znajduje się wyniosłość stawowa (tuberculum articulare), a ku tyłowi – ściana przednia przewodu słuchowego zewnętrznego. Torebka stawowa jest cienka z przodu, grubsza z tyłu, a po stronie bocznej wzmacnia ją więzadło skroniowo-żuchwowe (ligamentum temporomandibulare). Zwichnięcie stawu skroniowo-żuchwowego częściej występuje u osób w podeszłym wieku, osłabionych i ma tendencję do stawania się zwichnięciem nawykowym.
Etiologia i patogeneza - 病因病机
1. Nadmierne otwarcie ust – podczas śmiechu, ziewania, ekstrakcji zęba, wyrostek kłykciowy przesuwa się ponad guzek stawowy i dochodzi do przedniego zwichnięcia stawu skroniowo-żuchwowego.
2. Uraz mechaniczny – przy uderzeniu bocznym w żuchwę, gdy więzadła boczne torebki stawowej nie wytrzymują siły, dochodzi do jednostronnego lub obustronnego zwichnięcia.
3. Mechanizm dźwigni – gdy górne i dolne zęby ściskają twardy przedmiot, staje się on punktem podparcia, co przesuwa wyrostek kłykciowy ku przodowi i dołowi, powodując jednostronne zwichnięcie przednie.

U osób starszych i osłabionych, przy niedoborze Wątroby i Nerek (肝肾亏虚), z niedostatecznym odżywieniem ścięgien i mięśni, a także po niewłaściwej stabilizacji po zwichnięciu – dochodzi do rozluźnienia torebki stawowej i więzadeł, co stanowi podstawę patologiczną zwichnięcia nawykowego.
Punkty diagnostyczne - 诊查要点
-
Usta pozostają w pozycji półotwartej, brak możliwości swobodnego zamykania i otwierania, trudności w mowie, problem z żuciem pokarmów, ślinotok; pacjent często podtrzymuje żuchwę ręką.
-
Zwichnięcie obustronne: żuchwa opada ku dołowi i wysuwa się do przodu, mięsień żwacz w skurczu tworzy zgrubienie, policzki wydają się spłaszczone, pod łukiem jarzmowym obustronnie wyczuwalny jest wyrostek kłykciowy, przed skrawkiem ucha palpacyjnie wyczuwalna jest „pustka”.
-
Zwichnięcie jednostronne: kącik ust przekrzywiony, żuchwa opada skośnie w stronę zdrową, pod łukiem jarzmowym po stronie chorej wyczuwalny jest wyrostek kłykciowy i zagłębienie.
-
Zwichnięcia spowodowane nadmiernym otwarciem ust lub nagryzaniem twardego przedmiotu zwykle nie wymagają RTG; przy urazie mechanicznym konieczne badanie RTG w celu wykluczenia złamania wyrostka kłykciowego.
Leczenie - 治疗
U osób starszych i osłabionych, przy niedoborze Wątroby i Nerek (肝肾亏虚), z niedostatecznym odżywieniem ścięgien i mięśni, a także po niewłaściwej stabilizacji po zwichnięciu – dochodzi do rozluźnienia torebki stawowej i więzadeł, co stanowi podstawę patologiczną zwichnięcia nawykowego.
1. Metody repozycji
-
Repozycja wewnątrzustna przy zwichnięciu obustronnym:
Opisana przez Sun Simiao w „Beiji qianjin yaofang • Qiqiao bing” (《备急千金要方•七窍病》).
Procedura: pacjent siedzi, operator stoi przed nim, kciuki owinięte sterylną gazą wprowadza do jamy ustnej, opiera je na ostatnich dolnych zębach trzonowych, pozostałe palce obejmują dolny brzeg żuchwy. Kciukami naciska na zęby ku dołowi, następnie przesuwa żuchwę ku tyłowi, a innymi palcami unosi ją ku górze. Charakterystyczny dźwięk świadczy o powrocie żuchwy na miejsce. Kciuki operatora należy natychmiast wysunąć na boki i usunąć z jamy ustnej, aby uniknąć przygryzienia.

-
Repozycja wewnątrzustna przy zwichnięciu jednostronnym:
Pacjent siedzi, operator stoi z boku, jedną ręką stabilizuje głowę, kciuk owinięty gazą wprowadza na zęby po stronie chorej, palce 2–4 podpierają żuchwę. W czasie zabiegu palce 2–4 unoszą żuchwę skośnie ku górze, a kciuk naciska w dół – pojawia się dźwięk przesunięcia świadczący o repozycji.
2. Metody stabilizacji
-
Po repozycji żuchwę należy ustabilizować – podtrzymując brodę i utrzymując usta w pozycji zamkniętej. Żuchwę unieruchamia się opaską czteropunktową (cztery taśmy krzyżowane i wiązane na czubku głowy) na 1–2 tygodnie. W zwichnięciach nawykowych stabilizację stosuje się przez 4–8 tygodni, co umożliwia regenerację torebki stawowej i więzadeł oraz zapobiega nawrotom.

3. Ćwiczenia funkcjonalne
-
Zachęca się pacjenta do regularnych ruchów zwarcia zębów w celu wzmocnienia mięśni żucia.
4. Leczenie farmakologiczne
-
Faza początkowa: stosuje się formuły regulujące Qi, ożywiające krew i rozluźniające ścięgna (理气、活血、舒筋方剂), np. Huoxue Zhitong Tang (活血止痛汤).
-
Faza późniejsza: stosuje się formuły uzupełniające Qi i krew, wzmacniające Wątrobę i Nerki (益肝肾), odżywiające mięśnie i kości, np. Zhuangjin Yangxue Tang (壮筋养血汤), Bushen Zhuangjin Tang (补肾壮筋汤).
Profilaktyka i pielęgnacja - 预防与调护
-
Codziennie kilkakrotnie wykonywać ćwiczenie „stukania zębami” (叩齿), co wzmacnia mięśnie żucia i stabilizuje staw.
-
Zaleca się także automasaż: kciukami lub palcami wskazującym i środkowym uciskać punkty Yifeng (翳风) i Xiaguan (下关). Masaż powinien być delikatny i komfortowy, 3–5 razy dziennie.
-
W okresie unieruchomienia pacjent nie powinien szeroko otwierać ust, mówić głośno ani gryźć twardych pokarmów – dieta powinna być miękka. Opaska lub bandaż nie mogą być zbyt ciasne, należy pozwolić na otwarcie ust do około 1 cm.
Zwichnięcie stawu ramiennego (肩关节脱位)

Zwichnięcie stawu ramiennego, zwane również zwichnięciem stawu barkowo-ramiennego (肩肱关节脱位), w dawnych tekstach określane było jako „肩胛骨出”, „肩膊骨出白” lub „肩骨脱白”.
Staw ramienny tworzony jest przez głowę kości ramiennej i panewkę łopatki. Panewka łopatki jest mała i płytka, obejmuje jedynie 1/3–1/4 powierzchni stawowej głowy kości ramiennej, a torebka stawowa jest wiotka i cienka, szczególnie w części przedniej.
Taka budowa zapewnia dużą ruchomość stawu, lecz jednocześnie sprzyja jego niestabilności. Istotnym czynnikiem stabilizującym są mięśnie; w przypadku ich porażenia lub uszkodzenia, gdy siła mięśniowa spada, dochodzi do utraty stabilności względnej i w konsekwencji do zwichnięcia. Staw ramienny jest jednym z najczęściej ulegających zwichnięciom stawów w organizmie, szczególnie u mężczyzn w wieku 20–50 lat.
Etiologia i patogeneza - 病因病机
Uraz bezpośredni:
-
bezpośrednia siła działająca na staw ramienny, najczęściej w wyniku upadku na plecy z podparciem barku lub uderzenia od tyłu, co powoduje przednie zwichnięcie głowy kości ramiennej. Rzadziej dochodzi do zwichnięcia tylnego wskutek uderzenia w przednią część stawu.
Uraz pośredni:
-
Przeniesienie siły (传达暴力):
przy upadku na bok, gdy kończyna górna znajduje się w odwiedzeniu i rotacji zewnętrznej, a dłoń opiera się o podłoże, siła wzdłuż osi kości ramiennej przenoszona jest na głowę, która przebija cienką przednią ścianę torebki stawowej i wysuwa się do przestrzeni podwyrostkowej (喙突下脱位, zwichnięcie podwyrostkowe) – najczęstszy wariant.
Jeśli siła działa dalej, głowa może przesunąć się pod obojczyk (锁骨下前脱位, zwichnięcie podobojczykowe przednie). W rzadkich przypadkach głowa kości ramiennej może przemieścić się do jamy klatki piersiowej (胸腔内脱位), powodując złamania żeber i wniknięcie do klatki piersiowej.
-
Mechanizm dźwigni (杠杆作用力):
przy nadmiernym uniesieniu kończyny górnej szyjka chirurgiczna lub guzek większy kości ramiennej napiera na wyrostek barkowy łopatki, stanowiąc punkt podparcia. Głowa kości ramiennej ześlizguje się ku dołowi z panewki (盂下脱位, zwichnięcie podpanewkowe), a następnie – pod działaniem mięśni – przesuwa się ku przodowi, tworząc zwichnięcie podwyrostkowe (喙突下脱位).
Podział:
-
ze względu na czas trwania i nawrotowość: świeże, przewlekłe (陈旧性) i nawykowe (习惯性).
-
ze względu na położenie głowy kości ramiennej: przednie i tylne.
Zwichnięcia przednie dzielą się na:
podpanewkowe (盂下), podwyrostkowe (喙突下), podobojczykowe (锁骨下) i wewnątrz klatki piersiowej (胸腔内). Najczęstsze jest podpanewkowe, tylne są bardzo rzadkie.

Punkty diagnostyczne - 诊查要点
-
Ból i obrzęk w okolicy barku po urazie, ograniczenie ruchomości stawu. W przypadku współistniejącego złamania – nasilone dolegliwości, obrzęk, zasinienie.
-
Test Dugas (搭肩征) – dodatni.
-
RTG w projekcji przednio-tylnej i osiowej pozwala określić kierunek i stopień przemieszczenia oraz obecność złamań.
-
Typowe dla zwichnięcia przedniego: pacjent podtrzymuje chorą kończynę ręką zdrową, wyczuwalna pustka w okolicy barku, brak normalnego obrysu zaokrąglonego ramienia – powstaje tzw. „bark kwadratowy”. Kończyna ustawiona jest w odwiedzeniu 20°–30° i „sprężyście” unieruchomiona. Głowę kości ramiennej można wyczuć pod wyrostkiem kruczym, w dole pachowym lub pod obojczykiem.

Zwichnięcie barku może współistnieć ze złamaniem guzka większego, uszkodzeniem stożka rotatorów, zwichnięciem ścięgna głowy długiej mięśnia dwugłowego ramienia, złamaniem szyjki chirurgicznej, a także z uszkodzeniem nerwów i naczyń. W diagnostyce różnicowej należy odróżnić patologiczne zwichnięcie barku w przebiegu porażenia połowiczego lub uszkodzenia splotu ramiennego. Niekiedy potrzebne są dodatkowe badania (CT, MRI).


Leczenie - 治疗
Świeże zwichnięcie:
ręczna repozycja + unieruchomienie. Jeśli współistnieje złamanie guzka większego lub ucisk na nerw/naczynie – po repozycji często samoistne odbarczenie.
Przewlekłe zwichnięcie:
próba repozycji ręcznej, w przypadku niepowodzenia – leczenie operacyjne.
1. Metody repozycji:
-
Metoda pociągania i podparcia (拔伸托入法):
pacjent siedzi, operator stoi z boku, kciuki opiera na wyrostku barkowym, pozostałe palce w dole pachowym podpierają trzon kości ramiennej. Asystenci wykonują stopniowe odwiedzenie, rotację zewnętrzną i pociąganie kończyny, operator jednocześnie podciąga głowę kości ramiennej ku górze. W momencie „wskoczenia” głowy na miejsce repozycja zakończona.

-
Metoda ręczno-nożna (手牵足蹬法):
pacjent w pozycji leżącej, w dole pachowym umieszczona miękka podkładka. Operator chwyta nadgarstek, opiera stopę w dole pachowym i wykonuje powolne pociąganie w osi kończyny przy jednoczesnej rotacji zewnętrznej i lekkim odwiedzeniu. Następnie kończynę przywodzi i rotuje do wewnątrz, aż do momentu „kliknięcia” głowy do panewki.

2. Unieruchomienie:
-
opatrunek opasujący tułów – kończyna w przywiedzeniu i rotacji wewnętrznej, staw łokciowy zgięty 60°–90°, przedramię na klatce piersiowej, zawieszone w temblaku. Czas: 2–3 tygodnie.
3. Ćwiczenia:
-
od początku – ruchy nadgarstka i palców. Po 1 tygodniu – zdjęcie bandaża, zachowanie temblaka i rozpoczęcie ćwiczeń zgięcia i wyprostu w stawie barkowym. Po 2 tygodniach – stopniowe ruchy w pełnym zakresie.

4. Leczenie farmakologiczne (wg TCM):
-
Faza początkowa: ożywianie krwi, usuwanie zastoju, zmniejszanie obrzęku i bólu (活血祛瘀、消肿止痛).
-
Faza środkowa: rozluźnianie ścięgien, ożywianie krwi, wzmacnianie mięśni i kości.
-
Faza późna (osłabienie ogólne): wzmacnianie Środkowego Ogniska (温补中焦), odżywianie wątroby i nerek, wzmacnianie mięśni i kości.
-
W przypadku współistniejących złamań – leczenie wg zasad TCM dla poszczególnych etapów złamania.
-
Przy uszkodzeniach nerwów – leki usuwające wiatr i udrażniające meridiany (祛风通络), np. Dilong (地龙), Jiangcan (僵蚕), Quanshe (全蝎).
-
Przy uszkodzeniach naczyń – leki ożywiające krew i usuwające zastój (活血祛瘀通络), np. Danggui Sini Tang (当归四逆汤) w modyfikacji.
5. Przewlekłe zwichnięcie:
-
do 3 miesięcy – możliwa repozycja ręczna (po wcześniejszym masażu lub trakcji wyrostka łokciowego).
Przy krótkim czasie zwichnięcia i niewielkich ograniczeniach ruchomości – możliwa bezpośrednia repozycja.
Po repozycji – jak w świeżym zwichnięciu.
Uwaga: zabieg nie może być brutalny (ryzyko złamania i uszkodzenia splotu pachowego).
6. Leczenie operacyjne rozważa się w przypadkach:
-
współistniejące trwałe uszkodzenie nerwów/naczyń, brak poprawy po repozycji,
-
zwichnięcie z przemieszczeniem ścięgna głowy długiej m. dwugłowego, nieskuteczne repozycje,
-
współistniejące złamanie szyjki chirurgicznej, brak repozycji,
-
złamanie dużego fragmentu panewki, zagrażające stabilności,
-
złamanie guzka większego, gdy fragment zaklinował się i uniemożliwia repozycję.
U pacjentów młodych – w razie niepowodzenia repozycji manualnej można wykonać operację. U osób starszych – preferuje się leczenie zachowawcze, ćwiczenia i rehabilitację. Przy zwichnięciach nawykowych możliwa jest operacja „tightening” torebki stawowej (关节囊缩紧术).
Profilaktyka i rehabilitacja - 预防与调护
Po repozycji – unieruchomienie 2–3 tygodnie, następnie ćwiczenia wg programu rehabilitacyjnego. Należy unikać gwałtownych ruchów, a przez 6 tygodni – zakaz silnej rotacji zewnętrznej. W czasie unieruchomienia zaleca się ćwiczenia stawu łokciowego, nadgarstka, dłoni oraz ćwiczenia izometryczne mięśni kończyny górnej. Po zdjęciu opatrunku – stopniowe ćwiczenia stawu barkowego, wspomagane akupunkturą, masażem (推拿) i fizykoterapią, aby zapobiec przykurczom i zrostom w tkankach miękkich.
Podwichnięcie głowy kości promieniowej u dzieci
橈骨小頭半脫位

Podwichnięcie głowy kości promieniowej u dzieci, zwane także „łokciem pociągowym”, potocznie określane jako „łokciowe skręcenie pierścienia” (肘错环) lub „łokciowe zwichnięcie pierścienia” (肘脱环). Stabilność stawu ramienno-promieniowego górnego opiera się głównie na podtrzymaniu przez więzadło pierścieniowate. W okresie dziecięcym więzadło to jest wiotkie, a głowa kości promieniowej nie jest jeszcze w pełni rozwinięta – średnica głowy i szyjki jest niemal równa.
Z tego względu stabilność stawu ramienno-promieniowego u małych dzieci jest słaba. Podwichnięcie głowy kości promieniowej występuje najczęściej u dzieci poniżej 5. roku życia, częściej po stronie lewej niż prawej.
Etiologia i patomechanizm - 病因病机
Najczęściej spowodowane jest pociągnięciem, gdy staw łokciowy dziecka znajduje się w pozycji wyprostowanej, a nadgarstek poddany zostaje działaniu siły ciągnącej wzdłużnej. Pociągnięcie to powoduje powiększenie szpary stawu ramienno-promieniowego, nagły wzrost podciśnienia wewnątrzstawowego oraz zakleszczenie torebki stawowej i więzadła pierścieniowatego w szczelinie pomiędzy kością ramienną i promieniową, co uniemożliwia powrót głowy kości promieniowej na miejsce.

Kluczowe punkty rozpoznania - 诊查要点

W wywiadzie obecny jest epizod pociągnięcia kończyny górnej. Po urazie dziecko płacze z powodu bólu i odmawia używania chorej ręki, a także boi się, aby nikt jej nie dotykał. Staw łokciowy przyjmuje półzgiętą pozycję; dziecko nie chce zginać łokcia ani unosić ramienia. Przedramię pozostaje w pronacji, dziecko nie odważa się wykonać supinacji. Przy palpacji łokcia i przedramienia chore skarży się na ból, występuje bolesność uciskowa w okolicy głowy kości promieniowej, ale brak wyraźnego obrzęku miejscowego. Badanie RTG nie wykazuje zmian patologicznych.
Leczenie - 治疗
W większości przypadków skuteczne jest repozycjonowanie manualne. Zaleca się, aby rodzic trzymał dziecko w pozycji siedzącej. Lekarz siada naprzeciw dziecka, jedną ręką chwyta uszkodzony łokieć i uciska kciukiem głowę kości promieniowej w środkowej części łokcia – na zewnątrz i ku tyłowi. Równocześnie drugą ręką chwyta nadgarstek uszkodzonej kończyny i pociąga w dół z umiarkowaną siłą, wykonując supinację przedramienia, a następnie zgięcie w łokciu. Zazwyczaj słyszalny jest lekki trzask, a dłoń dziecka dotyka barku po stronie urazu – oznacza to udane nastawienie. Ból ustępuje natychmiast, a dziecko odzyskuje możliwość zginania i prostowania kończyny. Jeśli repozycja nie powiodła się, można zgiąć łokieć do 90°, a następnie kilkakrotnie obracać przedramię w kierunku supinacji – również może dojść do skutecznego nastawienia.
Po repozycji zwykle nie jest konieczne unieruchomienie; można zawiesić przedramię na temblaku szyjno-nadgarstkowym lub chustą trójkątną przez 2–3 dni.

Sztywność karku (落枕)

Sztywność karku, zwana także utratą podparcia szyi (失枕), najczęściej powstaje w wyniku nieprawidłowej pozycji podczas snu. Po przebudzeniu pojawia się ból szyi i ograniczenie ruchomości, jakby ciało wstało, ale szyja wciąż pozostała na poduszce, stąd nazwa. Najczęściej występuje u osób w wieku młodym i średnim, szczególnie w porach zimowych i wiosennych.
Etiologia i patomechanizm - 病因病机
Nieprawidłowa pozycja podczas snu, nadmierne skręcenie głowy i szyi, albo używanie poduszki zbyt wysokiej, zbyt niskiej czy zbyt twardej, powoduje długotrwałe napięcie mięśni szyi. Stałe rozciąganie prowadzi do uszkodzenia statycznego (静力性损伤).
Częstą przyczyną jest również inwazja wiatru i zimna (风寒) w okolicę szyjno-grzbietową. Narażenie na zimno w surową zimę lub nadmierne ochładzanie się latem sprawia, że wiatr i zimno jako zewnętrzne patogeny (外邪) powodują zastój Qi i krwi (气血凝滞) w mięśniach karku, blokadę meridianów (经络痹阻), co prowadzi do sztywności, bólu i zaburzeń funkcji.

Punkty diagnostyczne - 诊查要点

Nagłe wystąpienie bólu szyi rano po przebudzeniu. Głowa zwykle przechyla się w stronę zajętą procesem chorobowym, ruchy są ograniczone, pacjent nie może swobodnie obracać głowy do tyłu. Aby spojrzeć za siebie, musi obracać całym tułowiem. Występują skurcze mięśni karku z bolesnością uciskową, wyczuwalne są pasmowate stwardnienia. Tkliwość często obejmuje mięsień czworoboczny (斜方肌) oraz mięśnie równoległoboczne (大小菱形肌).
Częstą przyczyną jest również inwazja wiatru i zimna (风寒) w okolicę szyjno-grzbietową. Narażenie na zimno w surową zimę lub nadmierne ochładzanie się latem sprawia, że wiatr i zimno, jak w przypadku zewnętrznego zablokowania przez wiatr i zimno (风寒外束) pojawia się silny ból i sztywność karku, towarzyszące objawy powierzchniowe: dreszcze, lekka gorączka, ból głowy.
Początek bywa gwałtowny, a przebieg krótki – dolegliwości zwykle ustępują w ciągu 2–3 dni, a w ciągu tygodnia najczęściej następuje pełne wyzdrowienie. Jeśli powrót do zdrowia jest niepełny, schorzenie łatwo nawraca. W przypadku przewlekłego utrzymywania się objawów należy różnicować z innymi przyczynami bólu szyjno-grzbietowego.o zewnętrzne patogeny (外邪) powodują zastój Qi i krwi (气血凝滞) w mięśniach karku, blokadę meridianów (经络痹阻), co prowadzi do sztywności, bólu i zaburzeń funkcji.
Leczenie - 治疗
Podstawą jest leczenie manualne, wspomagane farmakoterapią i fizykoterapią.
1. Terapia manualna (理筋手法)
-
Metody manualne w leczeniu sztywności karku dają bardzo dobre efekty – szybko łagodzą skurcz mięśni, znoszą ból. Często już po jednym zabiegu objawy ustępują w dużym stopniu. Stosuje się techniki ucisku i chwytania podobne jak w urazach skrętnych szyi. Manipulacja obejmuje również punkty bólowe górnej części pleców. Można zastosować technikę rotacji karku.


-
Pacjent siedzi na niskim stołku, jest proszony o maksymalne rozluźnienie mięśni szyi. Terapeuta jedną ręką podtrzymuje brodę, drugą potylicę, a następnie unosi głowę ku górze. W tym czasie ciężar tułowia działa jako siła odciągająca. Podczas unoszenia głowy, terapeuta delikatnie porusza nią w prawo, lewo, do przodu i do tyłu, wykonując 2–3 rotacje, po czym powoli rozluźnia chwyt.
-
Technikę tę można powtórzyć 3–5 razy w celu odblokowania mięśni i meridianów oraz uelastycznienia stawów międzykręgowych szyi. Efekty są zwykle bardzo dobre.
2. Farmakoterapia (药物治疗)
-
Zaleca się metody usuwania wiatru i zimna (疏风祛寒), udrażniania meridianów (宣痹通络).
-
Doustnie można stosować wywary: Ge Gen Tang (葛根汤), Gui Zhi Tang (桂枝汤).
-
Pigułki Du Huo Ji Sheng Wan (独活寄生丸) – 5 g, 2 razy dziennie.
-
W przypadku objawów powierzchownych (ból głowy, dreszcze) można stosować Qiang Huo Sheng Shi Tang (羌活胜湿汤) z modyfikacjami.
-
Leczenie zewnętrzne: plastry przeciwbólowe jak Shang Shi Zhi Tong Gao (伤湿止痛膏).
3. Ćwiczenia (练功活动)
-
Wskazane są ćwiczenia ruchowe szyi: zginanie do przodu, odchylanie do tyłu, rotacje w prawo i w lewo – w celu rozluźnienia mięśni i meridianów.
4. Fizykoterapia (物理疗法)
-
Można zastosować elektroterapię, magnetoterapię, ultradźwięki. Działają one lokalnie rozgrzewająco, zmniejszają skurcz mięśni.
Profilaktyka i pielęgnacja - 预防与调护
Należy unikać nieprawidłowych pozycji podczas snu. Poduszka nie powinna być zbyt wysoka, niska ani twarda. W czasie snu nie należy nadmiernie się ochładzać, aby uniknąć ataku wiatru i zimna. Po wystąpieniu sztywności karku należy utrzymywać głowę w normalnej pozycji, aby rozluźnić mięśnie szyi.
Spondyloza szyjna (颈椎病)

Choroba zwyrodnieniowa kręgosłupa szyjnego odnosi się do rozrostu kostnego kręgów szyjnych, zwapnienia więzadeł szyi, zmian zwyrodnieniowych krążków międzykręgowych szyi, które poprzez drażnienie lub ucisk nerwów szyi, rdzenia kręgowego, naczyń krwionośnych i innych struktur powodują zespół objawów i oznak klinicznych.
Jest to schorzenie powszechne, a choć w medycynie chińskiej (中医学) nie istnieje bezpośredni termin „choroba zwyrodnieniowa kręgosłupa szyjnego”, to objawy odpowiadające tej jednostce chorobowej pojawiają się w opisach dotyczących zespołu bólowo-zastoinowego (痹证), zespołu wiotkości (痿证), sztywności karku (项强), zawrotów głowy (眩晕) i innych. Choroba najczęściej występuje u pacjentów powyżej 40. roku życia.



Etiologia i patomechanizm - 病因病机
Choroba zwyrodnieniowa kręgosłupa szyjnego najczęściej powstaje wskutek przewlekłych mikrourazów lub ostrych urazów. Z powodu dużej ruchomości szyi w codziennych czynnościach, okolica ta jest podatna na przeciążenia, szczególnie u osób w średnim i starszym wieku.
Podstawowe typy choroby to: szyjny, korzeniowy, rdzeniowy, tętniczy (kręgowy) oraz współczulny. Jeśli występują dwie lub więcej postaci jednocześnie, określa się je jako postać mieszaną.
1. Postać szyjna (颈型颈椎病, typ tkanek miękkich)
-
Spowodowana zwyrodnieniem krążków szyjnych, rozrostem kostnym, co prowadzi do przekrwienia miejscowego, obrzęku, jałowego zapalenia lub podrażnienia gałęzi tylnych nerwów, skutkujących skurczem mięśni szyi, bólem karku, ograniczeniem ruchów. Najczęściej spotykana. W miarę progresji może przejść w poważniejsze typy choroby.
2. Postać korzeniowa (神经根型颈椎病, typ bólowo-zastoinowy)
-
Najczęstsza w praktyce klinicznej. Objawia się zaburzeniami czucia, ruchu i odruchów odpowiadających przebiegowi nerwów rdzeniowych szyi. Dochodzi do tego na skutek zwężenia otworów międzykręgowych i ucisku na korzenie nerwowe przez zwapniałe więzadła, zwyrodniałe krążki i rozrosty kostne.
3. Postać rdzeniowa (脊髓型颈椎病, typ porażenny)
-
Częsta i ciężka postać, charakteryzuje się przewlekłym postępującym porażeniem kończyn. Brak leczenia prowadzi do nieodwracalnych uszkodzeń neurologicznych. Uszkodzenie dotyczy rdzenia kręgowego, najczęściej przebiega przewlekle z okresowymi zaostrzeniami. Objawy poniżej poziomu uszkodzenia obejmują drętwienia, spadek siły mięśniowej, wzrost napięcia mięśniowego. Często występuje współistniejące zwężenie kanału kręgowego.
4. Postać tętnicza (椎动脉型颈椎病, typ zawrotowy)
-
Dotyczy ucisku na tętnicę kręgową (椎动脉) przez wyrośla kostne stawów hakowo-kręgowych. Powoduje to niedokrwienie mózgu i objawy takie jak zawroty głowy, bóle głowy. Przy niestabilności kręgów dochodzi do częstszego drażnienia tętnicy kręgowej, co może skutkować jej skręceniem i zaburzeniami przepływu krwi.
5. Postać wspó�łczulna (交感神经型颈椎病)
-
Zwyrodnienia krążków szyjnych i zmiany wtórne mogą drażnić układ współczulny, wywołując zespół objawów, takich jak bóle głowy, objawy oczne, objawy naczyniowe i zaburzenia rytmu serca.
Punkty diagnostyczne - 诊查要点
1. Postać szyjna - 颈型颈椎病
-
Objawy: ból potylicy, szyi, barków, ograniczona ruchomość szyi, czasem ból promieniujący do kończyn górnych. Objawy nie nasilają się przy kaszlu czy kichaniu.
-
Oznaki: bolesność uciskowa mięśni przykręgosłupowych szyi, mostkowo-obojczykowo-sutkowych, czworobocznych i nadgrzebieniowych. Skurcz mięśnia pochyłego może powodować ból promieniujący do kończyn górnych. Ograniczenie ruchów szyi.
-
Badania obrazowe: zdjęcia RTG w projekcji AP i bocznej wykazują spłycenie lub zniesienie fizjologicznej lordozy szyjnej, zwężenie przestrzeni międzykręgowych, łagodne rozrosty kostne.

-
Różnicowanie: z urazami szyi, sztywnością karku (落枕).
2. Postać korzeniowa - 神经根型颈椎病
-
Objawy: zwykle brak urazu w wywiadzie. Ból szyi po jednej stronie, promieniujący do barku, ramienia, przedramienia i palców, z towarzyszącym drętwieniem. Ból o charakterze rwącym, palącym, elektryzującym. Może nasilać się przy odgięciu szyi, kaszlu, wzroście ciśnienia śródbrzusznego.
Objawy: osłabienie kończyn górnych, spadek siły chwytu, czasem zawroty głowy, szumy uszne, osłabienie słuchu, zanik mięśni.
-
Oznaki: ograniczona ruchomość szyi, sztywność, bolesność uciskowa w okolicy wyrostków poprzecznych i przy łopatce. Drętwienie w obszarze dermatomów, zaburzenia odruchów, osłabienie siły mięśniowej.
Testy: dodatni test na ucisk otworu międzykręgowego, dodatnia próba Mackiewicza (trakcja splotu ramiennego).
-
Badania obrazowe: RTG w projekcji AP, bocznej, skośnej, w zgięciu i przeproście – widoczne rozrosty kostne, zwężenie przestrzeni międzykręgowych, niestabilność, zwapnienie więzadeł, zwężenie otworów międzykręgowych.
-
Różnicowanie: z zapaleniem nerwu łokciowego, zespołem górnego otworu klatki piersiowej, zespołem cieśni nadgarstka.

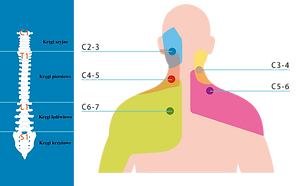
Korzeń nerwowy | Najczęściej zajęta przestrzeń międzykręgowa | Główne obszary bólu/parestezji (promieniowanie) | Osłabienie siły mięśniowej (typowe grupy mięśniowe) | Zmiany odruchów |
|---|---|---|---|---|
C5 | C4/5 | Szyja → bark (bocznie), ramię (bocznie) | Mięsień naramienny, mięsień dwugłowy ramienia – osłabienie odwodzenia ramienia | Osłabiony odruch ze ścięgna mięśnia dwugłowego |
C6 | C5/6 | Szyja → przedramię boczne, kciuk, palec wskazujący | Mięsień dwugłowy ramienia, prostowniki nadgarstka – osłabienie zginania w stawie łokciowym i prostowania nadgarstka | Osłabiony odruch z mięśnia ramienno-promieniowego |
C7 | C6/7 | Szyja → palec środkowy | Mięsień trójgłowy ramienia, prostowniki palców – osłabienie wyprostu w stawie łokciowym i wyprostu palców | Osłabiony odruch ze ścięgna mięśnia trójgłowego |
C8 | C7/T1 | Szyja → przedramię przyśrodkowe, palec mały, palec serdeczny | Mięśnie zginacze palców, mięśnie wewnętrzne ręki – osłabienie chwytu | Zwykle brak odchyleń w odruchach (czasem osłabiony odruch zginacza palców) |
3. Postać rdzeniowa - 脊髓型颈椎病

-
Objawy: postępujące drętwienie, ból i osłabienie kończyn dolnych, niezgrabny chód, potykanie się, zaburzenia zwieraczy w zaawansowanych przypadkach. Objawy nasilają się przy wysiłku, stresie.
-
Oznaki: zaburzenia czucia i ruchu poniżej poziomu ucisku rdzenia, wzmożone napięcie mięśniowe, wzmożone odruchy, dodatnie objawy piramidowe.
-
Badania obrazowe: RTG wykazuje zmiany lordozy, zwężenie krążków, osteofity.
CT – zwężenie kanału kręgowego, zmiany zwyrodnieniowe krążków.
MRI – ucisk rdzenia, zmiana sygnału w miejscu ucisku.
-
Różnicowanie: z guzami rdzenia, jamistością rdzenia.
4. Postać tętnicza - 椎动脉型颈椎病
-
Objawy: postępujące drętwienie, ból i osłabienie kończyn dolnych, niezgrabny chód, potykanie się, zaburzenia zwieraczy w zaawansowanych przypadkach. Objawy nasilają się przy wysiłku, stresie.
-
Oznaki: zaburzenia czucia i ruchu poniżej poziomu ucisku rdzenia, wzmożone napięcie mięśniowe, wzmożone odruchy, dodatnie objawy piramidowe.
-
Badania obrazowe: RTG wykazuje zmiany lordozy, zwężenie krążków, osteofity.
CT – zwężenie kanału kręgowego, zmiany zwyrodnieniowe krążków.
MRI – ucisk rdzenia, zmiana sygnału w miejscu ucisku.
-
Różnicowanie: z zawrotami pochodzenia ocznego, usznego, guzami mózgu.

5. Postać współczulna - 交感神经型颈椎病
-
Objawy: bóle głowy, migreny, nudności, wymioty, bóle szyi i barków, zimne i sine kończyny górne, zaburzenia widzenia, ból oczodołów, opadanie powiek, zmiany źreniczne, szumy uszne, kołatania serca.
-
Oznaki: nasilenie objawów przy ruchach szyi, ucisk na niestabilne wyrostki kolczyste prowokuje objawy.
-
Różnicowanie: z chorobą wieńcową, nerwicami.
Leczenie - 治疗
Podstawą jest terapia manualna, wspomagana farmakoterapią, wyciągiem oraz ćwiczeniami.
1. Terapia manualna (理筋手法)
-
Najważniejsza metoda leczenia. Stosuje się ucisk, chwytanie, rozcieranie, masaż w celu rozluźnienia mięśni i poprawy krążenia Qi i krwi (舒筋活血, 通络止痛). Następnie wykonywane są techniki rotacyjne, jednak z dużą ostrożnością – przeciwwskazane w postaci rdzeniowej. Na końcu techniki rozluźniające.
2. Farmakoterapia (药物治疗)
-
Zalecane: uzupełnianie wątroby i nerek (补肝肾), usuwanie wiatru i zimna (祛风寒), udrażnianie meridianów i znoszenie bólu (活络止痛). Stosowanie gotowych preparatów chińskich. W ostrych przypadkach z silnym bólem – leki poprawiające krążenie i rozluźniające mięśnie.
3. Terapia wyciągowa (牵引治疗)
-
Wyciąg za pomocą pasa potyliczno-bródkowego w pozycji siedzącej lub leżącej. Głowa lekko pochylona. Obciążenie 6–8 kg, 1 raz dziennie lub co drugi dzień, po 30 minut. Efekt: rozluźnienie mięśni, powiększenie przestrzeni międzykręgowych, poprawa krążenia Qi i krwi, zmniejszenie ucisku.



4. Ćwiczenia (练功活动)
-
Ćwiczenia zginania, prostowania, skrętów i przeprostu szyi. Zalecane także gimnastyka, tai chi, ćwiczenia wzmacniające.
Profilaktyka i pielęgnacja - 预防与调护
Stosowanie odpowiedniej poduszki – właściwa wysokość i twardość. Utrzymywanie prawidłowej pozycji podczas snu. Osoby pracujące długo przy biurku powinny robić przerwy na ćwiczenia szyi, aby unikać przewlekłych przeciążeń. W ostrym okresie wskazany odpoczynek i unieruchomienie (kołnierz szyjny 1–2 tygodnie). W przewlekłym okresie – aktywna rehabilitacja. Choroba ma długi przebieg, objawy często nawracają. Należy zwrócić uwagę na wsparcie psychiczne pacjenta, wyjaśniać charakter choroby, budować zaufanie i motywować do leczenia dla szybszej poprawy stanu zdrowia.
Wypadnięcie Krążka Międzykręgowego Odcinka Lędźwiowego
(腰椎間盤突出症)

Wypadnięcie krążka międzykręgowego odcinka lędźwiowego (łac. discus herniae lumbalis), zwane również przepukliną jądra miażdżystego z rozerwaniem pierścienia włóknistego, jest schorzeniem charakteryzującym się bólem w okolicy lędźwiowej (lumbago) oraz bólem promieniującym do kończyny dolnej wzdłuż nerwu kulszowego (ischialgia).
Spowodowane jest zmianami zwyrodnieniowymi krążka lędźwiowego, a następnie jego pęknięciem (rozerwaniem pierścienia włóknistego - annulus fibrosus) i wysunięciem się (jądra miażdżystego - nucleus pulposus) pod wpływem siły zewnętrznej, co prowadzi do ucisku lub podrażnienia korzenia nerwowego. Krążek międzykręgowy posiada dużą elastyczność i odgrywa rolę w stabilizacji kręgosłupa oraz amortyzacji wstrząsów.

Przy zgięciu lędźwiowym do przodu (fleksji) obciążona jest przednia część krążka, a jądro miażdżyste przesuwa się do tyłu. Przy wyproście lędźwiowym do tyłu (ekstensji) obciążona jest tylna część krążka, a jądro miażdżyste przesuwa się do przodu. Choroba ta najczęściej dotyka młodych dorosłych w wieku 20–40 lat, częściej mężczyzn niż kobiety, i jest jednym z najczęstszych schorzeń powodujących ból lędźwiowo-udowy w praktyce klinicznej.
Etiologia i patogeneza (病因病機)
Wystąpienie tej choroby ma zarówno przyczyny wewnętrzne jak i przyczyny zewnętrzne. Przyczyna wewnętrzna to głównie degeneracja (zmiana zwyrodnieniowa) krążka międzykręgowego odcinka lędźwiowego, natomiast przyczyna zewnętrzna to przede wszystkim uraz okolicy lędźwiowej (yāobù wàishāng).
Wraz z wiekiem, a także podczas codziennego życia i pracy, krążek międzykręgowy jest nieustannie poddawany siłom zewnętrznym, takim jak ściskanie wzdłuż osi kręgosłupa, rozciąganie i siły skręcające, co prowadzi do ciągłych zmian degeneracyjnych krążka.


Stopniowo zmniejsza się zawartość wody w jądrze miażdżystym, które traci swoją elastyczność, a następnie dochodzi do zwężenia przestrzeni międzykręgowej i rozluźnienia okolicznych więzadeł lub powstawania pęknięć, co stanowi wewnętrzny czynnik prowadzący do wypadnięcia krążka międzykręgowego.
Ostry lub przewlekły uraz jest zewnętrznym czynnikiem wywołującym przepuklinę: gdy krążek międzykręgowy jest nagle lub seryjnie poddawany działaniu niezrównoważonej siły zewnętrznej, np. podczas schylania się po podniesienie ciężkiego przedmiotu przy nieprawidłowej postawie lub niewystarczającym przygotowaniu, albo nagłym wyprostowaniu się po długotrwałym zgięciu, zwiększa się ciśnienie w tylnej części krążka, a nawet w wyniku niewielkiego skrętu w okolicy lędźwiowej (np. podczas schylania się do mycia twarzy, po kichnięciu lub kaszlu), dochodzi do pęknięcia pierścienia włóknistego i wysunięcia się jądra miażdżystego do tyłu lub tylno-bocznie.
Ponieważ degeneracja krążka międzykręgowego jest ważnym czynnikiem wewnętrznym w patogenezie, u niewielkiej liczby pacjentów nie ma wyraźnej historii urazu, a choroba może wystąpić jedynie po ekspozycji na zimno. Jest to najczęściej spowodowane nadmierną słabością pierścienia włóknistego (osłabienie funkcji Wątroby i Nerek), kiedy zimno, wiatr i wilgoć wnikają, wykorzystując pustkę (deficyt/osłabienie), a wychłodzenie okolicy lędźwiowej powoduje skurcz mięśni lędźwiowych, co sprzyja wysunięciu się krążka już dotkniętego zmianami zwyrodnieniowymi.
Dolna część lędźwiowa jest punktem centralnym obciążeń mechanicznych całego ciała, z największym obciążeniem i zakresem ruchu, co zwiększa prawdopodobieństwo urazu, czyniąc ją predysponowanym miejscem dla przepukliny krążka międzykręgowego. Największa zapadalność dotyczy krążka L4/L5, a następnie L5/S1.
Gdy pierścień włóknisty pęka, wysunięte jądro miażdżyste uciska i ściska oponę twardą rdzenia kręgowego (dura mater) i korzeń nerwowy, co jest podstawową przyczyną bólu lędźwiowo-udowego.

Jeśli nie ma ucisku korzenia nerwowego, a jedynie podrażnienie więzadła podłużnego tylnego, dominuje ból lędźwiowy. Jeśli jądro przebije więzadło podłużne tylne i uciska korzeń nerwowy, dominuje ból nogi.
Nerw kulszowy składa się z gałęzi przednich korzeni nerwowych L4, L5, S1, S2 i S3; w związku z tym przepuklina krążków L4/L5 i L5/S1 może wywołać rwę kulszową kończyny dolnej.
Początkowo dochodzi do podrażnienia korzenia nerwowego, manifestującego się bólem promieniującym w obszarze unerwianym przez ten nerw, przeczulicą i wzmożeniem odruchów ścięgnistych.
Z czasem wysunięty krążek międzykręgowy zrasta się (zrosty) z korzeniem nerwowym i oponą twardą; długotrwały ucisk korzenia nerwowego prowadzi do częściowego upośledzenia funkcji nerwu, dlatego oprócz bólu promieniującego (promieniowania bólu) pojawia się również zmniejszenie czucia, osłabienie, a nawet zniesienie odruchów ścięgnistych w unerwianym obszarze.

Większość jąder miażdżystych wysuwa się tylno-bocznie, co określa się jako typ boczny. Przy jednostronnym wysunięciu objawy występują w kończynie dolnej po tej samej stronie.
Jeśli jądro wysuwa się po obu stronach więzadła podłużnego tylnego, pojawiają się objawy w obu kończynach dolnych, zazwyczaj kolejno (jedna po drugiej), z różnym nasileniem (jedna łagodniejsza, druga cięższa), co przypomina objaw naprzemienny.
Wysunięcie się jądra miażdżystego tylno-środkowo to typ centralny. Duże wysunięcie centralne uciskające korzenie ogona końskiego prowadzi do porażenia okolicy siodełkowej i objawów w obu kończynach dolnych.
Kluczowe punkty diagnostyczne i badania (診斷要點)
Często występują różnego stopnia objawy urazu okolicy lędźwiowej.
1. Główne objawy (主要症狀):
-
Ból lędźwiowy (yāotòng) i ból promieniujący wzdłuż nerwu kulszowego do kończyny dolnej.
-
Ból lędźwiowo-udowy może nasilać się przy wzroście ciśnienia w jamie brzusznej (np. podczas kaszlu, kichania, silnego parcia na stolec), a także przy ruchach, które naciągają korzeń nerwowy (np. chodzenie, pochylanie się, siedzenie z wyprostowanymi kolanami).
-
Ograniczenie ruchu zgięcia lędźwiowego do przodu.
-
Zgięcie biodra i kolana oraz odpoczynek w łóżku mogą zmniejszyć ból.

-
W ciężkich przypadkach pacjent nie może wstać z łóżka, a przewracanie się na bok jest niezwykle trudne.

-
U pacjentów z dłuższym przebiegiem choroby, w miejscu promieniowania bólu do kończyny dolnej występuje drętwienie, uczucie chłodu i osłabienie.
-
Przepuklina typu centralnego uciskająca korzenie ogona końskiego manifestuje się drętwieniem i kłuciem w okolicy siodła końskiego (krocza i pośladków), dysfunkcją pęcherza i zwieracza odbytu (problemy z oddawaniem moczu i stolca), impotencją lub niecałkowitym porażeniem obu kończyn dolnych.
-
U nielicznych pacjentów początkowym objawem jest ból nogi, podczas gdy ból lędźwiowy jest nieznaczny lub występuje tylko ból lędźwiowy.
2. Główne objawy kliniczne (主要體徵):
1. Deformacja lędźwiowa (腰部畸形):
Napięcie i skurcz mięśni lędźwiowych, zmniejszenie lub zanik lordozy lędźwiowej lub deformacja kifotyczna , skolioza różnego stopnia.

Aby odsunąć się od ucisku korzenia nerwowego przez wysuniętą masę: gdy wysunięta masa uciska wewnętrznie i dolnie korzeń nerwowy (typ pod pachą – 腋下型), kręgosłup zgina się w kierunku chorej strony; gdy wysunięta masa uciska zewnętrznie i górnie korzeń nerwowy (typ nad ramieniem – 肩上型), kręgosłup zgina się w kierunku zdrowej strony.
2. Bolesność uciskowa i opukowa w okolicy lędźwiowej (腰部壓痛和叩擊痛):
Bolesność uciskowa i opukowa w pobliżu wyrostków kolczystych w okolicy wysuniętego krążka, promieniująca wzdłuż tylnej części chorego uda w dół do zewnętrznej części podudzia, pięty lub bocznej części grzbietu stopy. Bolesność uciskowa wzdłuż przebiegu nerwu kulszowego.
3. Ograniczenie ruchomości lędźwiowej (腰部活動受限):
W okresie ostrego zaostrzenia ruchomość lędźwiowa może być całkowicie ograniczona. U zdecydowanej większości pacjentów funkcjonalny ruch zgięcia i wyprostu lędźwiowego oraz zgięcia bocznego (na boki) jest asymetrycznie ograniczony.
4. Zaburzenia czucia skórnego (皮膚感覺障礙):
Nieprawidłowe czucie skóry w obszarze unerwianym przez uszkodzony korzeń nerwowy.
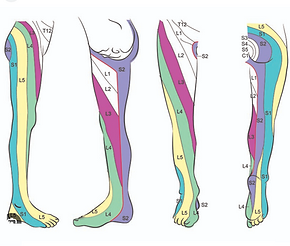
Przepuklina krążka L5/S1 uciskająca korzeń S1 wywołuje zaburzenia czucia na tylno-bocznej części podudzia i bocznej części grzbietu stopy.
Przepuklina typu centralnego objawia się drętwieniem okolicy siodełkowej oraz dysfunkcją zwieracza pęcherza i odbytu.
5. Osłabienie siły mięśniowej lub zanik mięśni (肌力減退或肌萎縮):
W mięśniach unerwianych przez uciśnięty korzeń nerwowy może wystąpić osłabienie siły mięśniowej i zanik mięśni.
Ucisk korzenia L4 powoduje osłabienie siły i zanik mięśnia czworogłowego uda (unerwianego przez nerw udowy). Ucisk korzenia L5 powoduje osłabienie siły prostownika palucha (musculus extensor hallucis longus).
Ucisk korzenia S1 powoduje osłabienie siły zgięcia podeszwowego kostki i utratę siły przy staniu na palcach na jednej nodze.
6. Osłabienie lub zniesienie odruchów ścięgnistych (腱反射減弱或消失):
Ucisk korzenia L4 prowadzi do osłabienia lub zniesienia odruchu kolanowego.
Ucisk korzenia S1 prowadzi do osłabienia lub zniesienia odruchu skokowego.
Test unoszenia wyprostowanej nogi dodatni.
Test wzmocniony dodatni (zazwyczaj dalsze zgięcie stopy - dorsiflexion - przy uniesionej wyprostowanej nodze).

Test zgięcia szyi dodatni (bierne zgięcie głowy i szyi do przodu powoduje przesunięcie worka opony twardej w kierunku głowy, co zwiększa napięcie i ucisk korzenia nerwowego, wywołując ból uszkodzonego nerwu).

Test uniesienia brzucha w pozycji leżącej na plecach i test ucisku żyły szyjnej dodatnie (ucisk żyły szyjnej wewnętrznej pacjenta tymczasowo blokuje odpływ płynu mózgowo-rdzeniowego, powodując pęcznienie opony twardej, co prowadzi do ucisku korzenia nerwowego przez wysunięty krążek i wywołuje ból lędźwiowo-udowy).
Test naciągania nerwu udowego dodatni (objaw przepukliny krążków górnego odcinka lędźwiowego).

3. Badania obrazowe (影像學檢查):
1. Badanie radiologiczne (RTG) (X光檢查):
-
Zdjęcie przednio-tylne może ukazać skoliozę lędźwiową, zwężenie przestrzeni międzykręgowej lub asymetrię (szerszą przestrzeń po stronie chorej).

-
Zdjęcie boczne ukazuje zanik lordozy lędźwiowej, a nawet kifozę odwróconą, przestrzeń międzykręgowa jest równa z przodu i z tyłu, lub węższa z przodu i szersza z tyłu. Można zaobserwować guzki Schmorla na trzonach kręgów lub inne zmiany degeneracyjne, takie jak wyrośla kostne na krawędziach trzonów. Płaskie zdjęcia RTG są istotne tylko wtedy, gdy korelują z objawami klinicznymi, aby wykluczyć ból lędźwiowo-krzyżowy spowodowany chorobami kości (np. gruźlica, nowotwór).

2. Badanie mielograficzne/dyskowentrukcyjne (脊髓造影檢查):
-
Dyskowentrukcja może pokazać konkretną sytuację wysunięcia krążka.


-
Mielografia podpajęczynówkowa pozwala na ocenę wypełnienia przestrzeni podpajęczynówkowej, co może dokładnie odzwierciedlać stopień i miejsce ucisku worka opony twardej, a także miejsce i stopień wysunięcia krążka.
-
Epidurografia może nakreślić kontur przestrzeni zewnątrzoponowej i przebieg korzeni nerwowych, odzwierciedlając stan ucisku korzenia nerwowego.
(3) Badanie CT i MRI (CT, MRI 檢查):
-
Mogą wyraźnie pokazać kształt kanału kręgowego, anatomiczne położenie wysuniętego jądra miażdżystego oraz stan ucisku worka opony twardej i korzeni nerwowych.

-
Mogą wyraźnie pokazać kształt kanału kręgowego, anatomiczne położenie wysuniętego jądra miażdżystego oraz stan ucisku worka opony twardej i korzeni nerwowych.

-
W razie potrzeby można przeprowadzić badanie z kontrastem. Badania CT i MRI pozwalają na jednoznaczne potwierdzenie diagnozy klinicznej.
4. Inne badania (其他檢查):
-
Badanie elektromiograficzne (EMG): Na podstawie zakresu nieprawidłowych wyników EMG można określić, który korzeń nerwowy jest uszkodzony i stopień jego wpływu na mięśnie. Jednak nieprawidłowości w EMG pojawiają się zazwyczaj dopiero 3 tygodnie po uszkodzeniu korzenia nerwowego i jest to jedynie niespecyficzne badanie pomocnicze.


Diagnostyka Różnicowa (鑒別診斷)
Chorobę tę należy różnicować ze zwężeniem kanału kręgowego odcinka lędźwiowego, gruźlicą kręgosłupa lędźwiowego, chorobą zwyrodnieniową stawów kręgosłupa lędźwiowego (spondylosis deformans), zesztywniającym zapaleniem stawów kręgosłupa (choroba Bechterewa) oraz przerzutami nowotworowymi do kręgosłupa.
1. Zwężenie kanału kręgowego odcinka lędźwiowego:
Ból lędźwiowo-udowy wraz z typową chromaniem przestankowym. Objawy mogą się wyraźnie zmniejszyć lub ustąpić po odpoczynku w łóżku. Ograniczenie wyprostu lędźwiowego wywołuje ból łydki, a objawy i oznaki kliniczne często nie są ze sobą spójne. Badanie RTG i CT ukazuje przerost wyrostków stawowych trzonów kręgów, zwężenie przestrzeni międzykręgowej, pogrubienie blaszek łuków kręgów, oraz zmniejszenie wymiaru przednio-tylnego kanału kręgowego.


2. Gruźlica kręgosłupa lędźwiowego:
Ból lędźwiowy, czasami budzący w nocy, nasilający się podczas aktywności. Zmęczenie, utrata masy ciała, stan podgorączkowy, nocne poty, skurcz mięśni lędźwiowych, ograniczenie ruchomości kręgosłupa, możliwość wystąpienia deformacji kifotycznej i ropnia zimnego. Zdjęcie RTG ukazuje zwężenie przestrzeni międzykręgowej, nieostre krawędzie trzonów kręgów, zniszczenie tkanki kostnej, a w przypadku ropnia zimnego widoczne jest poszerzenie cienia mięśnia lędźwiowego.
3. Choroba zwyrodnieniowa stawów kręgosłupa lędźwiowego:
Tępy ból lędźwiowy, nasilający się przy wysiłku lub w deszczowe dni. Sztywność lędźwiowa rano, ograniczenie zgięcia i wyprostu kręgosłupa, ból łagodnieje po krótkiej aktywności, ale nasilą się po nadmiernym wysiłku lub przemęczeniu. Zdjęcie RTG ukazuje zwężenie przestrzeni międzykręgowej i wargowate wyrośla kostne na krawędziach trzonów kręgów.



4. Zesztywniające zapalenie stawów kręgosłupa:
Ból lędźwiowo-krzyżowy, nie zmniejszający się po odpoczynku, sztywność i ograniczenie ruchomości kręgosłupa, ograniczenie ruchomości kręgosłupa we wszystkich kierunkach, aż do zesztywnienia, możliwość wystąpienia deformacji w postaci garbu. Zdjęcie RTG we wczesnym stadium ukazuje nieostre granice stawów krzyżowo-biodrowych i stawów międzykręgowych, a w późnym stadium kręgosłup może przybrać kształt bambusowej laski.
5. Przerzuty nowotworowe do kręgosłupa:
Intensywny ból, szczególnie w nocy, czasami ból promieniujący. Utrata masy ciała, anemia, podwyższone OB (szybkość sedymentacji erytrocytów). Zdjęcie RTG ukazuje zniszczenie i spłaszczenie trzonów kręgów, przy zachowanej przestrzeni międzykręgowej.


Leczenie (治療)
Leczenie opiera się głównie na manipulacjach terapeutycznych (technikach ręcznych), połączonych z traumą, leczeniem farmakologicznym, odpoczynkiem w łóżku i ćwiczeniami. W razie potrzeby stosuje się leczenie chirurgiczne.
1. Techniki rozluźniania mięśni i ścięgien (Techniki Uporządkowania Ścięgien):
Najpierw stosuje się masaż: Pacjent leży na brzuchu. Terapeuta masuje kciukami lub dłońmi meridian Pęcherza Moczowego wzdłuż obu stron kręgosłupa od góry do dołu. Gdy dotrze do punktu Chéngfú na chorej kończynie, zmienia technikę na ugniatanie, schodząc do punktów Yīnmén, Wěizhōng i Chéngshān. Następnie stosuje się pchnięcie i ucisk: Terapeuta krzyżuje dłonie (prawa na górze, lewa na dole) i silnie pcha w dół wzdłuż kręgosłupa, od kręgów piersiowych do krzyżowych. Następnie stosuje się wcieranie/rozcieranie: od pleców, przez odcinek lędźwiowy, do pośladków i ud, koncentrując się na okolicy lędźwiowej, aby złagodzić i uregulować skurcze mięśni w okolicy lędźwiowo-pośladkowej.
Następnie stosuje się technikę dźwigni i pchnięcia kręgosłupa:
Krok pierwszy: Pchnięcie biodra i dźwignia barku w pozycji leżącej na brzuchu: Terapeuta kładzie jedną dłoń na przeciwległym biodrze, pcha i stabilizuje, a drugą dłoń powoli podnosi i dźwiga bark z górno-zewnętrznej strony przeciwnej, doprowadzając lędźwie do maksymalnego wyprostu i rotacji, a następnie odpowiednio pcha i dźwiga 1 do 3 razy. To samo z drugiej strony.
Krok drugi: Pchnięcie lędźwi i dźwignia nogi w pozycji leżącej na brzuchu: Terapeuta kładzie jedną dłoń na lędźwiach powyżej chorego kręgu, a drugą dłoń powoli podnosi i dźwiga nogę od zewnętrznej strony nad kolanem, aż do maksymalnego zakresu, a następnie odpowiednio pcha i dźwiga 1 do 3 razy. To samo z drugiej strony.
Krok trzeci: Pchnięcie biodra i dźwignia barku w pozycji leżącej na boku: Kończyna górna (na wierzchu) jest zgięta, a kończyna dolna (przy łóżku) jest wyprostowana. Terapeuta jedną ręką podtrzymuje bark pacjenta, a drugą ręką jednocześnie pcha miednicę do przodu. Obie ręce jednocześnie przykładają siłę w przeciwnych kierunkach, wykonując ukośną dźwignię, powodując skręt lędźwi. Można usłyszeć lub poczuć "kliknięcie". Zmienić pozycję i wykonać na drugą stronę.
Ostatni krok: Pchnięcie lędźwi i pociągnięcie nogi w pozycji leżącej na boku: Terapeuta kładzie jedną dłoń na bolesnym miejscu, a drugą ręką chwyta kolano od zewnętrznej strony (lub chwyta powyżej kostki, zginając kolano), wykonując pchnięcie lędźwi i pociągnięcie nogi, wykonując przeprost biodra i lędźwi 1 do 3 razy. Zmienić pozycję i wykonać na drugą stronę.
Technika dźwigni i pchnięcia kręgosłupa ma na celu uregulowanie przestrzeni stawowej, rozluźnienie zrostów korzeni nerwowych lub cofnięcie wysuniętego krążka międzykręgowego. Manipulacje te muszą być wykonywane powoli, krok po kroku i rytmowo. Należy bezwzględnie unikać użycia siły. Przepuklina krążka międzykręgowego typu centralnego (uciskająca ogon koński) nie nadaje się do stosowania technik dźwigni i pchnięcia.
Na koniec stosuje się technikę pociągania i potrząsania: Pacjent leży na brzuchu, trzymając rękami za głowę łóżka. Terapeuta chwyta oburącz za obie kostki pacjenta, silnie pociąga i potrząsa kończynami dolnymi, wprowadzając w ruch odcinek lędźwiowy, a następnie masuje dolną część lędźwi. Następnie technika toczenia i kołysania: Pacjent leży na plecach, biodra i kolana są zgięte. Terapeuta jedną ręką podtrzymuje obie kostki, a drugą ręką oba kolana, rotuje i kołysze odcinek lędźwiowy przez 1-2 minuty.
Powyższe techniki mogą być stosowane co drugi dzień, 1 miesiąc stanowi 1 cykl leczenia.






2. Leczenie farmakologiczne (藥物治療):
Okres ostry lub początkowy: Celem leczenia jest ożywienie Krwi i rozluźnienie Ścięgien/Mięśni. Można stosować Odwar Ożywiający Krew i Rozluźniający Ścięgna z Modyfikacjami.
Okres przewlekły lub długotrwały: Konstytucja pacjenta jest często deficytowa/osłabiona. Celem leczenia jest odżywienie Nerek i Wątroby oraz udrożnienie Ból-Bi i ożywienie Łuó. Stosuje się Odwar Tonizujący Nerki i Wzmacniający Ścięgna doustnie.
Z towarzyszeniem wiatru, zimna i wilgoci: Należy ogrzać Meridiany i udrożnić Łuó. Stosuje się formuły takie jak Wielka Pigułka Udrożniająca Łuó.
3. Leczenie trakcyjne (牽引治療):
Głównie stosuje się trakcję miedniczną. Jest odpowiednia dla pacjentów z pierwszym epizodem lub nawracającymi ostrymi zaostrzeniami. Pacjent leży na plecach. Po zamocowaniu pasa trakcyjnego miednicy w okolicy lędźwiowo-biodrowej, stosuje się obciążenie 10-15 kg na każdą stronę. Należy podnieść ogoniec łóżka w celu zwiększenia siły przeciwtrakcyjnej. Trakcję trwającą około 30 minut wykonuje się raz dziennie, a 10 zabiegów stanowi 1 cykl leczenia.

Obecnie tradycyjne metody trakcji są zastępowane przez różne mechaniczne stoły trakcyjne i sterowane komputerowo stoły trakcyjne.
4. Ćwiczenia i aktywność (練功活動):
Po złagodzeniu bólu lędźwiowo-udowego należy aktywnie podjąć ćwiczenia funkcjonalne mięśni grzbietowych i lędźwiowych. Można stosować ćwiczenia takie jak "latająca jaskółka pijąca wodę" i "podparcie na pięciu punktach". Należy regularnie wykonywać wyprost lędźwiowy, rotację lędźwi, unoszenie wyprostowanej nogi lub rozci�ąganie nóg w celu wzmocnienia siły mięśni lędźwi i nóg, co sprzyja równowadze i stabilności kręgosłupa lędźwiowego.


5. Leczenie chirurgiczne (手術治療):
Po wyżej wymienionym leczeniu, u większości pacjentów objawy ustępują lub całkowicie znikają, jednak choroba może często nawracać. Przy każdym nawrocie objawy mogą się nasilać, trwać dłużej, a okresy bezobjawowe mogą się stopniowo skracać. Wskazaniem do operacji jest: długi przebieg choroby, nawracające i ciężkie objawy, przepuklina typu centralnego uciskająca ogon koński. towarzyszące zwężenie kanału kręgowego lub zwężenie otworu nerwowego, które nie reagują na leczenie zachowawcze. Rodzaje operacji obejmują: laminektomię i usunięcie jądra miażdżystego, przezskórną aspirację jądra miażdżystego i laserową waporyzację, oraz przezskórną endoskopową discektomię przezotworową. Wybór metody operacyjnej zależy od stopnia zaawansowania choroby, doświadczenia technicznego chirurga i wyposażenia medycznego.
6. Akupunktura i Moksa (針灸治療):
Opiera się głównie na wyborze punktów wzdłuż Meridianów i punktów lokalnych. Najczęściej nakłuwa się punkty: Ashi, Shènshū, Yāo Jiājǐ (punkty poza meridianem, przy kręgosłupie lędźwiowym), Yāoyángguān, Huántiào, Wěizhōng, Chéngfú, Fēngshì, Kūnlún, Xuánzhōng i inne. Igły pozostawia się na 30 minut lub stosuje elektroakupunkturę lub dodaje moksoterapię. Zabiegi wykonuje się raz dziennie, a 10 zabiegów stanowi 1 cykl leczenia.
7. Fizykoterapia (物理療法):
Można stosować promieniowanie podczerwone, fale ultrakrótkie, spektrofototerapię lub wprowadzanie jonów chińskich ziół jako leczenie wspomagające.
Zapobieganie i pielęgnacja (預防與調護)
W okresie ostrym należy bezwzględnie leżeć na twardym materacu/desce przez 3 tygodnie. Po manipulacjach terapeutycznych należy również odpoczywać w łóżku, aby umożliwić regenerację uszkodzonych tkanek. Po złagodzeniu bólu należy zwrócić uwagę na wzmocnienie ćwiczeń mięśni grzbietowych i lędźwiowych, aby utrwalić efekt terapeutyczny. Podczas długotrwałego siedzenia lub stania można nosić pas lędźwiowy w celu ochrony lędźwi. Unikać nadmiernego zgięcia lędźwiowego lub przemęczenia oraz ekspozycji na zimno i wiatr. Prawidłowa postawa przy schylaniu się do podnoszenia przedmiotów jest kluczowa. Unikać skręceń lędźwi. Poprawić środowisko życia i uregulować dietę i codzienny rytm (dbać o umiar). Należy zwrócić uwagę na opiekę psychologiczną i pełne zaangażowanie pacjenta w proces leczenia.
Zapalenie okołostawowe barku
(肩周炎 - periarthritis humeroscapularis)

Zapalenie okołostawowe barku to uraz ścięgien i mięśni (筋伤, jīn shāng), którego głównymi objawami są ból barku oraz ograniczenie ruchomości stawu barkowego. W skrócie nazywane jest „periarthritis humeroscapularis”.
Choroba ta ma wiele nazw: jeśli dolegliwości pojawiają się wskutek wychłodzenia barku podczas snu – określa się ją jako „漏肩风 (lòu jiān fēng)” lub „露肩风 (lù jiān fēng)”; gdy ograniczenie ruchomości jest znaczne i przypomina „zamrożenie” stawu – używa się terminu „zamrożony bark” (冻结肩, dòng jié jiān).
Ponieważ schorzenie często występuje około 50. roku życia, określane jest także jako „bark pięćdziesięciolatków” (五十肩, wǔ shí jiān). Spotyka się również nazwy „肩凝风 (jiān níng fēng)” czy „肩凝症 (jiān níng zhèng)”. Częściej chorują kobiety, zwykle o charakterze przewlekłym.
Etiologia i patomechanizm (病因病机)
Dokładna przyczyna choroby nie jest znana, jednak ogólnie uważa się, że ma ona związek z następującymi czynnikami:
Po 50. roku życia następuje stopniowe osłabienie funkcji wątroby i nerek (肝肾渐衰, gān shèn jiàn shuāi), niedobór qi i krwi (气血亏虚, qì xuè kuī xū), brak odżywienia mięśni i ścięgien (筋肉失于濡养, jīn ròu shī yú rú yǎng), a także zmiany zwyrodnieniowe w tkankach miejscowych. To stanowi podstawę rozwoju choroby.

Dodatkowo urazy i przeciążenia barku, działanie czynników zewnętrznych takich jak wiatr, zimno i wilgoć (外感风寒湿邪, wài gǎn fēng hán shī xié), bądź długotrwałe unieruchomienie po urazie mogą prowadzić do zastoju qi i krwi (气血凝滞, qì xuè níng zhì), niedrożności meridianów (经络不通, jīng luò bù tōng) oraz skurczu mięśni. Uraz i przeciążenie są czynnikiem zewnętrznym, natomiast niedobór qi i krwi, brak odżywienia ścięgien – czynnikiem wewnętrznym.
Rozpoznanie i kluczowe objawy (诊查要点)

Większość pacjentów ma przewlekły początek choroby, objawy rozwijają się skrycie; u nielicznych występuje wywiad urazowy. Najczęściej dotyczy osób w średnim i starszym wieku. Początkowe objawy są łagodne, następnie nasilają się.
Ból zwykle dotyczy przedniej i bocznej części stawu barkowego, ma charakter tępy, ciągnący, czasem ostry (jak cięcie nożem).
Nasilony jest w nocy, zaburzając sen. Ból może promieniować do szyi, łopatki, łokcia czy ręki po tej samej stronie, a wysiłek fizyczny go nasila. Ruchomość stawu barkowego jest ograniczona we wszystkich kierunkach, szczególnie w odwodzeniu, rotacji zewnętrznej i wyproście.
W badaniu nie obserwuje się wyraźnego obrzęku. Występuje skurcz mięśni okołobarkowych, a w przypadku długiego przebiegu – zanik mięśni barku i ramienia, szczególnie mięśnia naramiennego.
Miejsca bolesności palpacyjnej to najczęściej kaletka podbarkowa, bruzda międzyguzkowa, wyrostek kruczy, guzek większy kości ramiennej.
Często występuje rozlane bolesne uciskanie bez wyraźnego punktu bólu. Test odwodzenia barku jest dodatni. Badanie RTG zwykle nie wykazuje zmian, choć ma znaczenie w diagnostyce różnicowej – czasem obserwuje się osteoporozę, zwapnienie ścięgna mięśnia nadgrzebieniowego lub zacienienia w okolicy guzka większego.

Miejsca bolesności palpacyjnej to najczęściej kaletka podbarkowa, bruzda międzyguzkowa, wyrostek kruczy, guzek większy kości ramiennej.
Choroba ma charakter samowyleczalny, trwa zwykle kilka miesięcy, ale może trwać nawet do 2 lat. W zależności od przebiegu patologicznego wyróżnia się trzy fazy: ostry okres bólu, okres sztywności i zrostów oraz okres remisji i powrotu do zdrowia.
-
Ostry okres bólu (急性疼痛期) – stopniowo nasilający się ból barku, ograniczenie ruchomości wskutek bólu, skurczu mięśni, przykurczu więzadeł i torebki stawowej. Ruchomość barku pozostaje częściowo zachowana. Faza trwa ok. 1 miesiąc, czasem 2–3 miesiące. Przy aktywnym leczeniu może przejść bezpośrednio w fazę remisji.
-
Okres zrostów i sztywności (粘连僵硬期) – ból barku stopniowo ustępuje, ale ruchomość jest znacznie ograniczona z powodu rozległych zrostów tkanek miękkich. Spada zakres rotacji wewnętrznej, zewnętrznej i odwodzenia, pojawia się tzw. „scapulohumeral rhythm disorder” (肩胛联动症, jiān jiǎ lián dòng zhèng) oraz uniesienie barku („耸肩”现象). Trwa zwykle 3–6 miesięcy.
-
Okres remisji i powrotu do zdrowia (缓解恢复期) – ból ustępuje, przykurcz i zrosty stopniowo się cofają, funkcja barku powraca. Okres trwa około 6 miesięcy.
Diagnostyka różnicowa obejmuje: szyjną chorobę kręgosłupa typu korzeniowego, reumatoidalne zapalenie stawów, zapalenie ścięgna mięśnia nadgrzebieniowego, uszkodzenia stożka rotatorów.
Leczenie (治疗)
Podstawą jest leczenie manualne, wspomagane farmakoterapią, akupunkturą, fizykoterapią, blokadami oraz ćwiczeniami.
1. Terapia manualna (理筋手法, lǐ jīn shǒu fǎ)
Pacjent siedzi, leży na boku lub na plecach. Terapeuta stosuje techniki: rozcieranie, ugniatanie i chwytanie w okolicy przedniej, tylnej i bocznej barku w celu rozluźnienia mięśni. Następnie wykonuje trakcję, wstrząsy i ruchy rotacyjne.


Potem pomaga pacjentowi w odwodzeniu, przywodzeniu, zgięciu i wyproście ramienia w celu uwolnienia zrostów i przywrócenia funkcji. Podczas zabiegu występuje ból, dlatego należy stosować umiarkowaną siłę, unikać brutalności. Leczenie co drugi dzień, 10 zabiegów stanowi cykl.
2. Farmakoterapia (药物治疗)
-
Typ wiatr–zimno–wilgoć (风寒湿阻型): leczenie polega na rozpraszaniu wiatru, usuwaniu zimna, udrażnianiu meridianów.
-
Typ zastój krwi (瘀滞型): leczenie aktywuje krążenie krwi, usuwa zastój, reguluje qi i łagodzi ból.
-
Typ niedoboru qi i krwi (气血亏虚型): leczenie polega na tonizacji qi i krwi, odżywieniu ścięgien i mięśni.
W ostrej fazie stosuje się ciepłe okłady, kąpiele, termoterapię, plastry przeciwbólowe.
3. Ćwiczenia lecznicze (练功活动)
Ćwiczenia są niezbędnym elementem terapii. Zaleca się odwodzenie, unoszenie, rotacje wewnętrzne i zewnętrzne, zgięcia, wyprosty, krążenia barkiem.
Przykłady: ciągnięcie bloczka ręką (手拉滑车), wspinanie się ręką po ścianie jak skorpion (蠍子爬墙), łączenie rąk za plecami (体后拉手).
Trening powinien być stopniowy, systematyczny i długotrwały – przynosi dobre efekty. Nadmierny wysiłek może pogorszyć stan.



4. Akupunktura (针灸治疗)
Nakłuwanie punktów: Jianqian (肩髃), Jianliao (肩髎), Binao (臂臑), Jugu (巨骨), Quchi (曲池) oraz „punktów bólowych” (以痛为腧). Stosuje się głównie metodę sedacji (泻法), czasem łączy z moksoterapią. Zabiegi codziennie.
5. Fizykoterapia (物理疗法)
Stosuje się fale ultrakrótkie, mikrofale, elektrostymulację niskiej częstotliwości, magnetoterapię, parafinoterapię, światłoterapię – w celu zmniejszenia bólu i przyspieszenia regeneracji. U pacjentów starszych należy unikać długotrwałej elektroterapii, aby nie zmniejszać elastyczności tkanek miękkich.
Profilaktyka i rehabilitacja (预防与调护)
Zapalenie okołostawowe barku ma tendencję do samowyleczenia, jego naturalny przebieg trwa od kilku miesięcy do ok. 2 lat. Początkowo ból i sztywność narastają, następnie stopniowo ustępują, lecz proces ten jest długi, bolesny, z niepełnym odzyskaniem funkcji i możliwością nawrotu. Dlatego ważne jest wzmocnienie motywacji pacjenta, aktywna współpraca w leczeniu, regularne ćwiczenia – co zwiększa skuteczność terapii, skraca czas choroby i przyspiesza wyzdrowienie. Należy chronić bark przed zimnem, unikać wiatru i wilgoci, systematycznie ćwiczyć w celu wzmocnienia mięśni i ścięgien wokół stawu barkowego. W ostrej fazie ograniczyć ruchomość, unikać dźwigania, stosować unieruchomienie i leki przeciwbólowe. W fazie przewlekłej – aktywnie prowadzić ćwiczenia usprawniające bark.
Choroba zwyrodnieniowa stawów (骨關節炎 osteoarthritis)

Osteoarthritis to przewlekła choroba stawów, nazywana również: zapaleniem stawów przerostowym, zapaleniem stawów hipertroficznym, zapaleniem stawów starczym, chorobą zwyrodnieniową stawów, chondromalacją (软骨软化性关节病).
Główną zmianą patologiczną jest zwyrodnienie (degeneratio) chrząstki stawowej oraz wtórny rozrost kostny (hyperostosis). Może wystąpić wtórnie po pourazowym zapaleniu stawów lub zapaleniu stawów zniekształcającym.
Choroba pojawia się zwykle po wieku średnim i najczęściej dotyczy stawów poddanych dużemu obciążeniu i częstej aktywności, takich jak kręgosłup, kolana, biodra.
Etiologia i patogeneza (病因病機)
1. Niedobór wątroby i nerek (肝肾亏损)
Wątroba przechowuje krew, a krew odżywia ścięgna, dlatego mówi się, że wątroba kontroluje ścięgna. Nerki przechowują esencję (精气, jingqi), z której powstaje szpik kostny, stąd nerki związane są z kośćmi. Wszystkie ścięgna łączą się w stawach i odpowiadają za ich ruchomość. Po okresie średniego wieku dochodzi do niedoboru wątroby i nerek: niedobór wątroby prowadzi do braku odżywienia ścięgien, które tracą zdolność regulacji ruchu stawów, co skutkuje utratą płynności w stawach; niedobór nerek powoduje ubytek szpiku i osłabienie kości oraz ścięgien, które przestają być odżywiane.

2. Przewlekłe przeciążenie (慢性劳损)
Nadmierny wysiłek, powtarzający się przez długi czas, uszkadza ścięgna i kości, powoduje zaburzenie regulacji obiegu ying i wei (营卫失调), czyli równowagi krwi i energii ochronnej, utrudnia krążenie qi i krwi, co prowadzi do zastoju meridianów (经脉凝滞) i niedożywienia struktur stawowych, powodując rozwój choroby.





Według medycyny zachodniej pierwotna choroba zwyrodnieniowa stawów powstaje wraz z wiekiem, kiedy chrząstka stawowa staje się bardziej krucha i ulega uszkodzeniom wskutek nierównomiernego nacisku. Nadmierna aktywność stawu sprzyja degeneracji, szczególnie w stawach kończyn dolnych i w kręgosłupie lędźwiowym. Osteoartroza wtórna może być skutkiem urazu, deformacji lub chorób, które prowadzą do uszkodzenia chrząstki i w konsekwencji rozwinięcia choroby.
Starzenie się, urazy lub deformacje powodują ścieranie chrząstki, odsłonięcie kości podchrzęstnej, która nabiera wyglądu kości słoniowej (象牙样骨). Na brzegach stawu powstają pogrubiałe pierścienie chrzęstne i osteofity (骨赘). Torebka stawowa ulega włóknistemu zwyrodnieniu i pogrubieniu, co ogranicza ruchomość. Mięśnie otaczające staw, wskutek bólu, wchodzą w odruchowy skurcz ochronny, co dodatkowo ogranicza ruchomość, przyspiesza degenerację i prowadzi do włóknistej ankilozy (纤维性强直).
Główne objawy kliniczne i badanie (診斷要點)

Głównym objawem jest ból stawów. We wczesnej fazie ból jest tępy, z czasem nasila się. Charakterystyczne są: ból spoczynkowy oraz sztywność poranna (晨僵). Pacjent odczuwa ból i sztywność stawu po dłuższym bezruchu, np. rano po przebudzeniu; po lekkim rozruszaniu objawy ustępują, ale nadmierna aktywność powoduje ponowne nasilenie bólu z powodu tarcia stawowego.



Zmiany w odcinku szyjnym wywołują ból karku i ewentualnie ból promieniujący do kończyn górnych. W odcinku lędźwiowym objawia się to bólem krzyża, często z promieniowaniem do kończyn dolnych.
W badaniu klinicznym stwierdza się obrzęk chorego stawu, zanik mięśni, podczas ruchów czynnych i biernych – słyszalne trzeszczenia (chrzęst chrzęstny). Ruchomość stawu jest ograniczona w różnym stopniu, towarzyszą jej skurcze mięśni.
Badanie RTG:
Obecne osteofity na brzegach stawu, zwężenie szpary stawowej, sklerotyzacja i tworzenie torbieli w kości podchrzęstnej. W zaawansowanych stadiach – nierówna powierzchnia stawowa, deformacja końców kości, przerosty brzeżne, ciała wolne wewnątrzstawowe. W kręgosłupie widoczne zwężenie przestrzeni międzykręgowej, ostro zakończone krawędzie trzonów, osteofity w kształcie warg (唇形骨质增生).

Rozpoznanie różnicowe (鉴别诊断)
-
Gruźlica stawów (骨关节结核): we wczesnym stadium objawy ogólne jak stany podgorączkowe, nocne poty (盗汗, charakterystyczne dla niedoboru yin), w miejscu zajętym może powstać ropień. RTG wykazuje destrukcję stawu.


-
Gorączka reumatyczna i zapalenie stawów (风湿性关节炎): typowo wędrujące, symetryczne zapalenie wielu stawów. Objawy miejscowe: zaczerwienienie, obrzęk, ucieplenie, ból, ale bez ropnia. Po ustąpieniu zapalenia funkcja stawu wraca do normy, nie pozostają deformacje ani ankyloza. Możliwe objawy skórne (rumień obrączkowaty, guzki podskórne). Najgroźniejszym powikłaniem jest reumatyczna choroba serca.

-
Reumatoidalne zapalenie stawów (类风湿关节炎): zajmuje wiele stawów, często drobne stawy rąk i stóp. Stopniowo dochodzi do sztywności, obrzęków, deformacji. Często dodatni czynnik reumatoidalny w surowicy.





Leczenie (治疗)
-
Niedobór wątroby i nerek: zasada – odżywiać i wzmacniać wątrobę oraz nerki. Stosuje się formułę Zuo Gui Wan (左归丸).
-
Przewlekłe uszkodzenia:
-
We wczesnym stadium – niedobór qi i krwi → leczenie poprzez uzupełnianie qi i krwi, stosuje się Ba Zhen Tang (八珍汤) lub Shi Quan Da Bu Tang (十全大补汤).
-
W późnym stadium – gdy występuje niedobór wątroby i nerek → Zuo Gui Wan dla odżywienia.
-
Gdy obecny niedobór yang nerek → Shen Qi Wan (肾气丸) dla ogrzania i wzmocnienia yang.
-
Gdy niedobór yin nerek → Liu Wei Di Huang Wan (六味地黄丸) dla odżywienia yin.
Dodatkowo można stosować Tao Hong Si Wu Tang (桃红四物汤) z dodatkiem ziół: Shen Jin Cao (伸筋草), Tou Gu Cao (透骨草), przygotowanych w odwarze do okładów lub nasiadówek na ciepło.
Jeśli u pacjenta występują silne bóle, postępujące deformacje, ciężki przebieg i brak skuteczności leczenia zachowawczego – należy rozważyć leczenie chirurgiczne (artroskopia, artroplastyka, osteotomia, endoprotezoplastyka) w zależności od stanu klinicznego, wieku i trybu życia pacjenta.
Profilaktyka i opieka (预防与调护)
-
Wzmacnianie organizmu i spowalnianie procesu starzenia.
-
Unikanie nadmiernego wysiłku, przeciążeń fizycznych i urazów.
-
Regularne, umiarkowane ćwiczenia fizyczne – poprawa kondycji i stabilizacji stawów.
-
Ochrona chorych stawów przed dalszymi uszkodzeniami.
-
W ciężkich przypadkach – odpoczynek i odciążenie chorego stawu, ewentualnie unieruchomienie gipsem (wg wskazań lekarskich), aby zapobiec deformacjom.
-
Stosowanie ciepłych okładów i masażu manualnego poprawia krążenie qi i krwi, łagodząc objawy.
Skręcenie i stłuczenie okolicy lędźwiowej (腰部扭挫伤)

Skręcenie i stłuczenie odcinka lędźwiowego odnosi się do ostrego urazu powięzi lędźwiowej, mięśni, więzadeł, stawów międzywyrostkowych oraz stawu lędźwiowo-krzyżowego. Potocznie określa się to jako „nagły ból krzyża” lub „zaciągnięcie w lędźwiach”.
Niewłaściwe postępowanie lub opóźnione leczenie może prowadzić do przewlekłości objawów.
Skręcenie i stłuczenie lędźwi stanowi częstą chorobę urazową tkanek miękkich, szczególnie u osób młodych, w średnim wieku, pracowników fizycznych oraz osób okazjonalnie wykonujących ciężką pracę.
Etiologia i patogeneza (病因病机)
Skręcenia lędźwi powstają najczęściej w wyniku nagłego działania pośredniej siły urazowej, prowadzącej do uszkodzenia mięśniowo-powięziowego aparatu lędźwi, więzadeł i przemieszczenia w stawach międzywyrostkowych.
Skręcenia i stłuczenia lędźwi można podzielić na dwie główne kategorie: skręcenia (częstsze) i stłuczenia.

Stłuczenia lędźwi są zwykle skutkiem bezpośredniego urazu, np. potrącenia przez pojazd, upadku z wysokości czy zmiażdżenia przez ciężar. Prowadzą do stłuczeń mięśni, uszkodzenia naczyń krwionośnych, powięzi, powodując krwiaki, obrzęk, ból oraz ograniczenie ruchomości. W cięższych przypadkach może dojść do współistniejących urazów narządów wewnętrznych, m.in. nerek.
Główne punkty diagnostyczne (诊查要点)
Choroba ma wyraźny związek z urazem. Bezpośrednio po urazie pojawia się silny ból w okolicy lędźwiowej, o charakterze ciągłym. Ból nasila się przy głębokim oddychaniu, kaszlu, kichaniu lub każdym wysiłku. Pacjenci często podpierają rękami okolicę lędźwiową, aby uniknąć wzmocnienia bólu przy ruchu. Odpoczynek przynosi ulgę, ale ból nie ustępuje całkowicie; zimno powoduje nasilenie dolegliwości.

Skręcenie i stłuczenie lędźwi zwykle nie powoduje bólu kończyn dolnych, jednak czasem występuje ból odruchowy, najczęściej związany ze skurczem mięśnia pośladkowego wielkiego przy zgięciu w biodrze, co pociąga za sobą mięśnie i więzadła lędźwi. Dlatego test uniesionej wyprostowanej nogi (SLR) jest dodatni, ale test wzmocniony – ujemny, co pozwala odróżnić ten stan od bólu kończyn dolnych spowodowanego uciskiem korzeni nerwowych przy przepuklinie krążka międzykręgowego.
Kręgosłup przyjmuje często pozycję sztywną, odcinek lędźwiowy jest usztywniony, mięśnie napięte, lordoza lędźwiowa zniesiona. Niemożliwe jest wyprostowanie tułowia, ruchy zgięcia, wyprostu czy skrętu są utrudnione. W cięższych przypadkach pacjent nie jest w stanie siedzieć, chodzić ani wstawać z łóżka; czasem pojawia się ból rzutowany do kończyn dolnych.

Badanie RTG wykazuje głównie zniesienie lordozy lędźwiowej i skrzywienie mięśniowe, bez innych zmian.

Główne punkty diagnostyczne (诊查要点)
W przypadku skręceń lędźwiowych podstawą jest leczenie manualne, wspierane farmakoterapią, unieruchomieniem oraz ćwiczeniami. Przy stłuczeniach główną rolę odgrywa leczenie farmakologiczne.
1. Terapia manualna (理筋手法) –
Stosuje się odpowiednie techniki manipulacyjne w leczeniu skręceń lędźwi. Najważniejsze jest działanie na punkty bolesne. W ostrym okresie z silnymi objawami wykonuje się masaż codziennie, przy lżejszych urazach co drugi dzień.
W przypadku przemieszczeń w stawach międzywyrostkowych lub zakleszczenia błony maziowej stosuje się technikę repozycji rotacyjnej kręgosłupa w pozycji siedzącej. U pacjentów, którzy nie mogą siedzieć, stosuje się repozycję w pozycji bocznej.

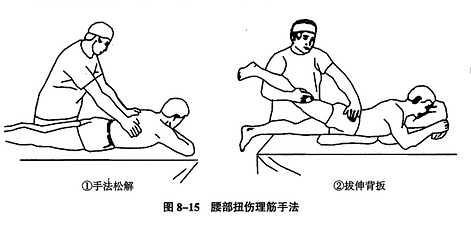

2. Leczenie farmakologiczne –
We wczesnym okresie stosuje się środki aktywujące krążenie krwi i usuwające zastój krwi (活血化瘀), regulujące przepływ Qi i uśmierzające ból (行气止痛). Przy stłuczeniach nacisk kładzie się na 活血化瘀, przy skręceniach – na 行气止痛. Przy współistniejących zaparciach i wzdęciach, u osób o silnej konstytucji, można stosować środki przeczyszczające. Zewnętrznie stosuje się plastry o działaniu 活血止痛. W okresie późniejszym leczenie ukierunkowane jest na rozluźnienie ścięgien, poprawę krążenia i wzmocnienie wątroby oraz nerek (舒筋活络、补益肝肾); podaje się wewnętrznie wywar 补肾壮筋汤, zewnętrznie stosuje się plastry przeciwbólowe na urazy i reumatyzm. Można też stosować ciepłe kompresy i parówki ziołowe.
3. Unieruchomienie –
Lokalne unieruchomienie jest podstawowym warunkiem regeneracji uszkodzonych tkanek. Im większy zakres urazu, tym bardziej konieczne unieruchomienie.
-
W ciężkich przypadkach: absolutny odpoczynek na twardym łóżku przez 2–3 tygodnie.
-
W umiarkowanych: odpoczynek na twardym podłożu w celu zmniejszenia bólu, rozluźnienia mięśni i zapobiegania dalszym urazom.
-
W lekkich: kilka dni odpoczynku, a następnie stopniowa pionizacja z użyciem pasa lędźwiowego.

4. Ćwiczenia –
W późnym okresie zaleca się wykonywanie ćwiczeń: zgięcia i wyprostu, zgięcia bocznego w lewo i prawo, rotacji tułowia, a także ćwiczeń typu „latająca jaskółka”. Wspomaga to krążenie Qi i krwi, zapobiega zrostom i wzmacnia mięśnie.

5. Fizykoterapia –
Stosuje się krótkofale, magnetoterapię, jonoforezę z użyciem leków ziołowych, w celu zmniejszenia bólu i przyspieszenia regeneracji. Nie należy jednak stosować tych metod zbyt wcześnie, aby nie zwiększać wysięku i obrzęku tkanek.
6. Akupunktura –
Stosuje się punkty: Ashi, Shenshu (肾俞), Mingmen (命门), Zhishi (志室), Yaoyangguan (腰阳关), Weizhong (委中), Chengshan (承山), Houxi (后溪), Yanglao (养老).
Metoda: technika sedacji (泻法), silna stymulacja, czas pozostawienia igieł – 10 minut.

Profilaktyka i pielęgnacja (预防与调护)
W zapobieganiu skręceniom i stłuczeniom lędźwi należy podkreślać profilaktykę.
-
Przed pracą lub wysiłkiem fizycznym należy wykonać odpowiednią rozgrzewkę i dostosować intensywność wysiłku do możliwości organizmu.
-
Należy regularnie wzmacniać mięśnie grzbietu i lędźwi.
-
Podczas podnoszenia ciężarów należy zachować prawidłową postawę.
-
Po urazie należy odpoczywać, utrzymywać okolice lędźwi w cieple, unikać zimna i przeciągów, stosować pas lędźwiowy oraz łączyć różne metody leczenia.




Skręcenie stawu skokowego 踝关节扭挫伤

Główne więzadła otaczające staw skokowy to więzadło poboczne przyśrodkowe, więzadło poboczne boczne oraz więzadło piszczelowo-strzałkowe dolne. Więzadło poboczne przyśrodkowe (zwane również więzadłem trójkątnym, 三角韧带) rozpoczyna się na kostce przyśrodkowej i wachlarzowato przyczepia się do kości łódkowatej, przyśrodkowej powierzchni kości skokowej oraz do podpórki kości piętowej. Jest stosunkowo silne i trudniej ulega uszkodzeniu.
Więzadło poboczne boczne rozpoczyna się na kostce bocznej i obejmuje więzadło skokowo-strzałkowe przednie (łączące się z przednio-boczną powierzchnią kości skokowej), więzadło piętowo-strzałkowe (łączące się z boczną powierzchnią kości piętowej) oraz więzadło skokowo-strzałkowe tylne (łączące się z tylno-boczną powierzchnią kości skokowej) jest stosunkowo słabsze i częściej ulega uszkodzeniom.
Więzadło piszczelowo-strzałkowe dolne (下胫腓联合韧带) jest więzadłem międzykostnym łączącym dolne końce kości piszczelowej i strzałkowej, pełni kluczową rolę w utrzymaniu szczeliny stawu skokowego oraz stabilizacji stawu.
Staw skokowy jest stabilny w pozycji grzbietowego zgięcia, a niestabilny w pozycji zgięcia podeszwowego. Skręcenia stawu skokowego są bardzo częste, mogą wystąpić w każdym wieku, lecz dominują u osób młodych i w średnim wieku.
Patogeneza i mechanizm urazu (病因病机)

Choroba ta wynika najczęściej z nagłego, nadmiernego ruchu inwersji (内翻) lub ewersji (外翻) stawu skokowego. Może do niego dojść podczas chodzenia lub biegania po nierównym podłożu, przy potknięciu się na schodach lub na pochyłej drodze, a także podczas jazdy na rowerze, gry w piłkę lub upadku w trakcie aktywności fizycznej. Prowadzi to do nagłego nadmiernego inwertowania lub ewertowania stawu skokowego i w konsekwencji do urazu.
Klinicznie wyróżnia się skręcenia inwersyjne i ewersyjne. Skręcenia inwersyjne, szczególnie w zgięciu podeszwowym, są częstsze, ponieważ w tej pozycji kość skokowa ma większą ruchomość boczną, co powoduje niestabilność stawu i sprzyja uszkodzeniu więzadła skokowo-strzałkowego przedniego. Przy izolowanym skręceniu inwersyjnym często uszkadza się więzadło piętowo-strzałkowe. Skręcenia ewersyjne występują rzadziej, gdyż więzadło trójkątne jest mocniejsze, ale w ciężkich przypadkach może dojść do rozerwania więzadła piszczelowo-strzałkowego dolnego i złamania dalszego końca strzałki.

Uraz bezpośredni (np. uderzenie) poza uszkodzeniem więzadeł często wiąże się również ze złamaniem i zwichnięciem.
Punkty diagnostyczne (诊查要点)
Przy skręceniu inwersyjnym obrzęk i bolesność lokalizują się w przednio-dolnej części kostki bocznej, a wykonanie ruchu inwersji powoduje silny ból. Przy skręceniu ewersyjnym obrzęk i bolesność występują w przednio-dolnej części kostki przyśrodkowej, a wykonanie ruchu ewersji wywołuje silny ból w tym rejonie.
Choroba ta ma wyraźny wywiad urazowy. Bezpośrednio po urazie pojawia się nagły obrzęk, ból stawu skokowego, trudność w chodzeniu (lub możliwość chodzenia z nasileniem bólu), tkliwość palpacyjna oraz dodatni wynik testu naciągowego więzadeł. Po 2–3 dniach mogą wystąpić podskórne wylewy krwawe.

W przypadku ciężkich skręceń z podejrzeniem zerwania więzadeł lub współistniejących złamań/zwichnięć należy wykonać RTG w pozycji odpowiadającej mechanizmowi urazu (inwersja lub ewersja). Zerwanie więzadła jednej strony może objawiać się poszerzeniem szpary stawowej po stronie chorej. Zerwanie więzadła piszczelowo-strzałkowego dolnego może powodować poszerzenie odległości między kostką przyśrodkową i boczną.


Leczenie (治疗)
1. Terapia manualna (理筋手法) –
W przypadku prostego skręcenia więzadeł lub częściowego ich naderwania można stosować mobilizację. W przypadku znacznego obrzęku należy unikać intensywnych manipulacji. Pacjent leży na plecach, lekarz jedną ręką podtrzymuje piętę, drugą chwyta palce stopy i delikatnie wykonuje ruchy grzbietowego i podeszwowego zgięcia oraz inwersji i ewersji.
Następnie obiema dłońmi obejmuje kostkę przyśrodkową i boczną, delikatnie uciskając w celu redukcji obrzęku i bólu.

Dodatkowo wzdłuż przebiegu więzadeł wykonuje się mobilizację od dołu ku górze, powtarzając wielokrotnie. Następnie stosuje się masaż w punktach akupunkturowych: Shangqiu (商丘), Jiexi (解溪), Qiuxu (丘墟), Kunlun (昆仑), Taixi (太溪), Zusanli (��足三里).
2. Farmakoterapia (药物治疗) –
We wczesnym okresie celem jest pobudzenie krążenia krwi i usunięcie zastoju, redukcja obrzęku i bólu. Doustnie podaje się Qili San (七厘散) i Shujin Wan (舒筋丸), zewnętrznie stosuje się okłady z Wuhuang San (五黄散) lub mieszanki ziołowej „Trójkolorowej” (三色敷药). W późniejszym okresie stosuje się środki rozluźniające mięśnie i poprawiające krążenie, jak Xiaohuoluo Dan (小活络丹) doustnie, a zewnętrznie kąpiele i parówki z mieszanki „na urazy kończyn” (四肢损伤洗方).
3. Metody unieruchomienia (固定方法) –
W cięższych uszkodzeniach, w zależności od stopnia urazu, stosuje się bandaż elastyczny, plastry, ortezę stawu skokowego lub gips. Staw należy unieruchomić w pozycji rozluźniającej uszkodzone więzadło. Przy skręceniu inwersyjnym stosuje się unieruchomienie w pozycji ewersji, a przy skręceniu ewersyjnym – w pozycji inwersji. Kończynę należy unieść w celu redukcji obrzęku. Chód należy ograniczyć na czas około 3 tygodni. W przypadku całkowitego zerwania więzadła unieruchomienie powinno trwać 4–6 tygodni.




4. Ćwiczenia (练功活动) –
W okresie unieruchomienia zaleca się ćwiczenia zgięcia i prostowania palców stopy; po usunięciu unieruchomienia rozpoczyna się ćwiczenia ruchów zgięcia i prostowania w stawie skokowym oraz stopniowe obciążanie kończyny.
Profilaktyka i opieka (预防与调护)
We wczesnym okresie urazu, przy nasilonym obrzęku, wskazane są zimne okłady miejscowe, należy unikać masażu manualnego. Ciężkie skręcenia stawu skokowego oraz naderwania więzadeł mogą prowadzić do ich rozluźnienia i zwiększonej podatności na ponowne urazy. Należy zwrócić szczególną uwagę na zapobieganie nawrotom, aby nie dopuścić do powstania nawykowego skręcenia stawu skokowego.








